Category Archives: Lean Healthcare w Polsce
Warsztaty lean – skuteczne wdrożenie
W sobotę 20.07.2019 odbyło się kolejne spotkanie entuzjastów lean management z serii Lean jest dla ludzi, którego pomysłodawcą jest Krzysztof Dobrowolski.
Było to moje pierwsze spotkanie i okazja do poprowadzenia godzinnych warsztatów.
W Słupsku spotkała się grupa ciekawych ludzi, których wspólnym celem było poznanie i wymiana naszych doświadczeń z zakresu lean management. Cieszę się, że miałam okazję nie tylko nauczyć się czegoś nowego, lecz również podzielić z innymi moim doświadczeniem i wiedzą. Podziwiam te wszystkie osoby, które wygospodarowały całą wolną sobotę, a niektórzy nawet 2 dni na to by móc uczestniczyć w tym wydarzeniu, tym bardziej cieszę się, że było takie grono osób z różnych firm, które połączyła pasja do życia i wyznawania konkretnych wartości.
Ostatnie spotkanie było dedykowane lean w zdrowiu dlatego też mówiliśmy o rozwiązaniach lean management w ochronie zdrowia, branży medycznej ale również o zdrowiu mentalnym, właściwym zarządzaniu i umiejętnościach miękkich, które uważam, że są bardzo istotne w prawdziwym lean management.
Niektóre osoby uznają lean management jako wyłącznie narzędzia, które w sposób sztywny i standardowy można zastosować w organizacji mającej jakieś problemy. Gdy w ten sposób podchodzimy do problemu tak naprawdę gasimy pożar, nie szukając jego źródła, są to działania krótkoterminowe, które pojawią się ponownie za pewien czas, tworząc pewnego rodzaju nadprocesowość i nieefektywność.
Miałam przyjemność poprowadzić pierwszy warsztat dotyczący mapowania strumienia wartości procesu klinicznego w szpitalu z zastosowaniem nowoczesnej technologii. Ze względu na ograniczony czas i spore zainteresowanie tematem postanowiłam skupić się na marnotrawstwach i problemach jakie występują w procesach, ich przyczynach i rozwiązaniach. Dlatego też opisaliśmy proces przyjęcia pacjenta ze złamaną nogą do szpitala w kilku głównych krokach (celem spotkania nie było przedstawienie VSM) lecz pokazanie potencjału jaki tkwi w prawdziwym leanowym podejściu do problemu, tematu jaki chcemy przeanalizować.
Proces był analizowany z dwóch stron: z perspektywy klienta- pacjenta, który ma pewne oczekiwania, doświadczenia (mnie lub bardziej pozytywne), wątpliwości oraz z perspektywy producenta- usługodawcy.
Ze strony pacjenta udało nam się zebrać 106 problemów, które w konkretnych etapach naszego procesu powodowały jego zatrzymanie, przerwanie, opóźnienie, błędy. Pozwoliło nam to przekuć problemy we właściwe, skuteczne rozwiązania.
By zrozumieć oczekiwania pacjenta należy przypomnieć sobie podstawowe zasady komunikacji, rozumienia i interpretacji. Dzięki kreatywnemu warsztatowi zespół miał możliwość doświadczenia jak trudne jest zrealizowanie procesu zgodnie z oczekiwaniami klienta. Im więcej wiemy, posiadamy mierzalne kryteria, znamy priorytety, bazujemy na faktach a nie dopowiedzeniach, wyobrażeniach i rutynie tym łatwiej jest nam sprostać tym oczekiwaniom. Był to bardzo wesoły i kreatywny warsztat.
Mając określone problemy i wiedząc, czego oczekuje nasz klient można o wiele łatwiej i szybciej stworzyć usługę, za którą klient będzie chciał zapłacić, skorzystać i będzie zadowolony.
Podsumowując nasz zespół był bardzo zaangażowany, kreatywny i ciekawy w jaki sposób podejściem lean thinking można poprawić nie tylko satysfakcję klienta w obszarze ochrony zdrowia, lecz również bezpieczeństwa procesu.



Mapowanie procesów- rozwiązywanie problemów
Leczenie, opieka, rehabilitacja, zabiegi operacyjne to najczęściej realizowane procesy w szpitalu na rzecz pacjenta. Mogą one być wykonywane zarówno komercyjnie jak i w ramach umowy z płatnikiem publicznym. Wiele standardów, procedur i algorytmów dostępnych w szpitalu opisuje pojedyńcze czynności, krótkie procesy, jednak pacjent jest ich celem bezpośrednim. By wszystkie wykorzystywane dokumenty, czynności wykonywane na rzecz pacjenta były spójne, zazębiały się, uzupełniały, tworzyły całość, a w efekcie pozwalały bezpiecznie przeprowadzić pacjenta przez skomplikowany proces dobrze jest zwizualizować wszystkie te czynności na jednej mapie. Widzimy wówczas:
- o czym rozmawiamy,
- co robimy,
- kto uczestniczy i kto powinien uczestniczyć,
- komu powinniśmy przekazać pacjenta w procesie,
- na jakim etapie się znajdujemy,
- jakie wypełnić dokumenty,
- w którym momencie i jakie podjąć decyzje,
- jaki jest rodzaj i poziom ryzyka
Trzeba przyznać, że mapowanie procesów niesie ze sobą same korzyści.
Pacjent jest głównym elementem procesu klinicznego w placówce medycznej. Dzięki niemu możemy te procesy realizować. Szpital z kolei jest instytucją, która ma za zadanie zapewnić pacjentowi leczenie przy wykorzystaniu wyspecjalizowanego personelu i sprzętu. Problemem nie mogą być pacjenci, należy tak zorganizować infrastrukturę i procesy w szpitalu, by pacjent jako najważniejsza osoba mogła przejść przez proces leczenia płynnie, świadomie, bez zbędnego oczekiwania, będąc partnerem i współdecydentem w leczeniu, razem z lekarzem.
Gdzie jest Gemba?
Szansą na poprawę jest reorganizacja procesów. Proces powinien zostać dobrze poznany i zmapowany- mapowanie procesu strumienia wartości (określić wszystkie czynności jakie muszą być wykonane), należy sprawdzić kto jest odpowiedzialny za dany krok, jak długo trwa dana czynność, jaki jest czas oczekiwania na każdym etapie. Procesy zazwyczaj są skomplikowane, czynności powtarzają się, zarówno pacjent jak i personel niepotrzebnie przemieszczają się, czekają, mają problemy z komunikacją. Można to skrócić, tak „ułożyć” proces by był on płynny, a pacjent podążał za wartością, bez zbędnego oczekiwania. Efektem będzie skrócenie czasu trwania procesu, zmniejszenie ilości zużytych materiałów (np. leków, materiałów jednorazowych), zmniejszenie ryzyka pomyłki, polepszenie jakość pracy personelu i samopoczucia pacjenta. Jeżeli każdy pracownik zna proces, w którym uczestniczy może w pewien sposób go usprawnić. Dzięki znajomości procesu każdy z uczestników (lekarz prowadzący, pielęgniarka, pacjent, opiekun medyczny) będzie wiedział na jakim etapie się znajduje, co jest potrzebne, jaka jest kolejność kroków, czego nie wolno pominąć. Pozwoli to również na eliminację tzw. wąskich gardeł, tych etapów w procesie, w których powstaje kolejka, nie da się jej ominąć, co wpływa na wydłużenie czasu realizacji całego procesu.
Zalety mapowania procesu
Wartością dodaną jest przede wszystkim realizacja usługi w jak najkrótszym czasie (nie chodzi tu o jak najszybsze wykonanie usługi, tylko o eliminację zbędnych czynności -jak oczekiwanie, niepotrzebne chodzenie od rejestracji do gabinetu lekarza i z powrotem). Wartością będzie poprawne wykonanie zabiegu-bez komplikacji i powtórzeń, przyjęcie leków, obserwacja pacjenta, wykonanie RTG lub rezonansu magnetycznego, rozmowa z lekarzem, który wyjaśni wątpliwości. Gemba jest tam gdzie tworzy się wartość. W produkcji będzie to hala produkcyjna, konkretna linia produkcyjna, maszyna do pakowania. W szpitalu może to być sala operacyjna, gabinet zabiegowy, rentgen, nie jest to jedno, stałe miejsce.
Osoba zajmująca się optymalizacją procesów klinicznych w placówce medycznej nie ma łatwego zadania. W branży produkcyjnej nie ma problemu by podejść na linię ze stoperem i mierzyć czas produkcji 100 sztuk gniazd. W szpitalu to już nie jest takie proste, ponieważ nie ma precyzyjnie zaplanowanego dnia pracy jak w produkcji zgodnie ze zleceniem produkcyjnym. Czasami „ostre przypadki” dezorganizują cały dzień i pochłaniają większość zasobów personelu; jeżeli dwóch pacjentów nie zjawi się na wizytę lekarską w wyznaczonym czasie, reszta wizyt będzie opóźniona. Realizacja usługi medycznej również zależy od pacjenta. Proces kliniczny można wystandaryzować, ale trzeba zapewnić większą swobodę, granice procesu muszą być elastyczne, ponieważ to od stanu pacjenta i decyzji lekarza zależy proces leczenia. Standaryzacja pomaga lekarzom, proces jest określony i przejrzysty, a personel czuje się bezpiecznie mając graficznie przedstawiony proces, ponieważ szybko i wygodnie może sprawdzić na jakim etapie się znajduje lub jakie czynności wykonać w następnym etapie.
Jaki jest cel mapowania procesu?
Celem jest zwizualizowanie obecnego przepływu procesu oraz zaproponowanie przyszłej mapy procesów, która będzie już usprawniona. Na początek należy określić ramy procesu -początek i koniec oraz klienta. Proponuję dla wybranego procesu sporządzić wstępny flowchart składający się z głównych, niezbędnych kroków. Na podstawie takiego „szkieletu” procesu będzie można rozbudować schemat o aktywności dedykowane dla konkretnej grupy osób-klientów.
Zmapowanie pozwala nie tylko na poznanie procesu przez menadżerów ochrony zdrowia, lecz jest standardem postępowania dla lekarzy i reszty personelu, jest również „mapą drogową” dla pacjenta.
Relacja z pierwszego sympozjum Lean Healthcare

Szanowni Państwo bardzo dziękujemy za udział w pierwszym w Polsce SYMPOZJUM LEAN HEALTHCARE, które odbyło się 31 maja 2019 w Toruniu.
Frekwencja nie zawiodła i spotkaliśmy się w gronie specjalistów ochrony zdrowia w miejscu sprzyjającym niekonwencjonalnemu myśleniu (out of the box), centrum start-upów i nowoczesnej przestrzeni Business Link Toruń- Toruńskiego Inkubatora Technologicznego AIP.
Celem wydarzenia było promowanie skutecznych metod zarządzania procesami w ochronie zdrowia oraz przekazanie praktycznej wiedzy z zakresu mapowania strumienia wartości (VSM value stream mapping) procesu klinicznego oraz rozwiązywania problemów wykorzystując diagram przyczynowo-skutkowy (diagram ISHIKAWY) oraz 5 razy dlaczego (5WHY). Główna myśl przewodnia dotyczyła poprawy jakości opieki zdrowotnej przy wykorzystaniu LEAN HEALTHCARE.
Sympozjum rozpoczęła Anna Złotowska- Lean Healthcare Expert, wystąpieniem na temat poprawy dostępu do świadczeń medycznych i poprawy efektywności finansowej szpitala przy wykorzystaniu lean healthcare prezentując praktyczne przykłady ze świata.
Cenimy wiedzę praktyczną dlatego też razem spróbowaliśmy zmapować proces przyjęcia pacjenta ze złamaną kończyną dolną na SOR Szpitalny Oddział Ratunkowy. Warsztaty poprowadziła Katarzyna Złotowska specjalizująca się w optymalizacji procesów i poprawie efektywności finansowej oraz Anna Złotowska. Powstała bogata w informację mapa procesu przyjęcia na SOR ze wskazaniem odpowiedzialności za poszczególne zadania oraz zdefiniowanymi czasami trwania czynności. Wymieniono marnotrawstwa, jakie występują w procesie oraz wskazano punkty krytyczne, które mogą prowadzić do różnego przebiegu procesu z innymi skutkami dla pacjenta. Podczas analizy obliczono czas przejścia pacjenta przez proces LT (LEAD TIME) oraz czas wartości dodanej VA (VALUE ADDED TIME). Zaproponowano działania usprawniające, które nie tylko mogłyby skrócić czas trwania procesu, lecz również zmniejszyć ryzyka w nim występujące. Zarządzanie ryzykiem to obszar, który nie tylko wpisuje się w działania szczupłego zarządzania lean healthcare lecz również wykorzystuje już dostępne innowacyjne technologie internetu rzeczy medycznych IOmT (internet of medical things), rozszerzonej rzeczywistości AR (augmented reality), sztucznej inteligencji AI (artificial intelligence) oraz działaniach i podejmowaniu decyzji w oparciu o dane DATA DRIVEN i sieciocentryczność.
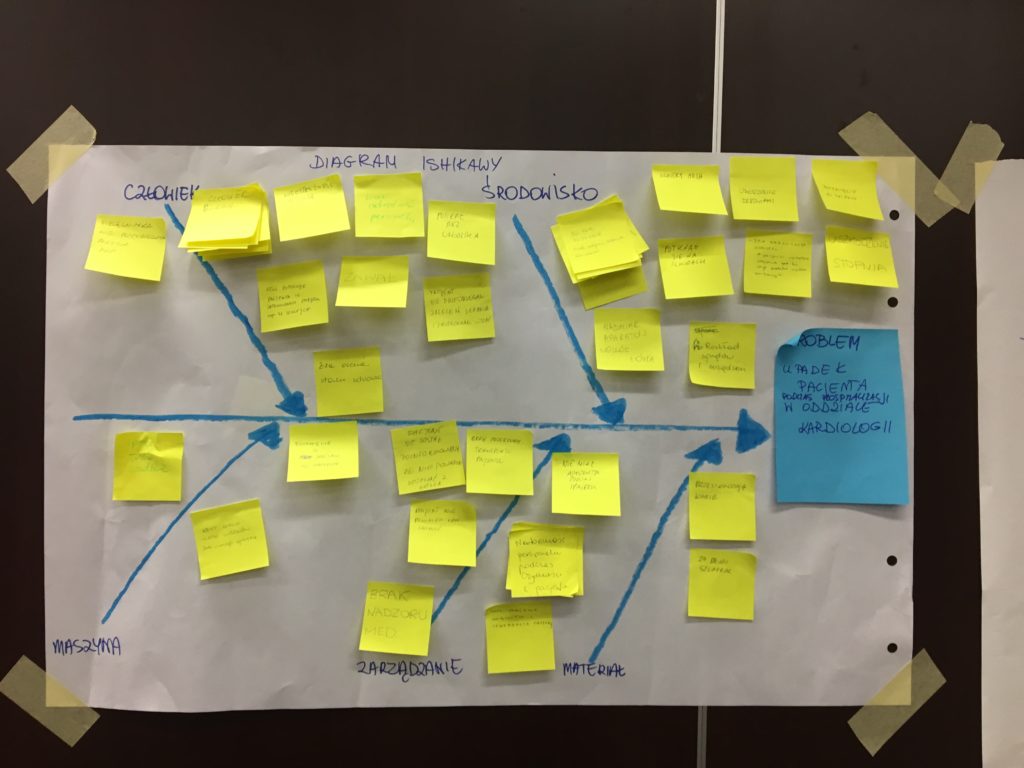
Również przeprowadziliśmy analizę problemu upadku pacjenta podczas hospitalizacji w oddziale kardiologii. Analizę rozpoczęliśmy od zrozumienia istoty problemu oraz omówienia funkcji narzędzia jakim jest diagram ISHIKAWY. Cenimy sobie prostotę, dlatego nie skupiamy się na skomplikowanych i rozbudowanych narzędziach, wręcz przeciwnie. Wiemy, że doświadczenie użytkownika i cel wykorzystania jest rolą nadrzędną. Wystarczy kartka papieru i ołówek. Podczas burzy mózgów (brainstorming) udało się zebrać kilkadziesiąt pomysłów nt. potencjalnych przyczyn powstania problemu, wiele z nich się powtarzało, dlatego też łatwiej było wybrać te przyczyny do kolejnej szczegółowej analizy 5 razy dlaczego (5WHY). Tym sposobem zebrano dla jednej potencjalnej przyczyny kilkadziesiąt potencjalnych podprzyczyn powstania problemu ułatwiając zespołowi podjęcie decyzji odnośnie działań doskonalących.
Zespoły były bardzo zgrane, otwarte i aktywnie uczestniczące w warsztatach. Przedstawiciel każdej placówki medycznej, pasjonat lean management mógł się wypowiedzieć i dodać swój cenny komentarz. Była to wyjątkowa praca zgranych zespołów, które były multidyscyplinarne, a dzięki różnym kolorom opasek- wejściówek nie było problemu z podzieleniem się grupy na dwa zespoły. Wykorzystaliśmy przy tym zarządzanie wizualne (VM- visual management).
Dodatkowo warsztaty wsparliśmy wystąpieniami na temat nowoczesnych technologii MEDTECH, które idąc razem w parze z lean healthcare usprawniają pracę i poprawiają jakość opieki zdrowotnej. Zostały zaprezentowane technologie jutra przez firmy MEDAPP, MEDIDESK oraz NEXTWAVES,
Medapp to polska firma tworząca rozwiązania nowoczesnej technologii wykorzystując rozszerzoną rzeczywistość (AR- augmented reality) w procesach klinicznych. Jeden z pierwszych projektów przeprowadzonych w polskim szpitalu dotyczył wykorzystania okularów HOLOLENS do analizy możliwych scenariuszy dla wykonania zabiegu operacyjnego na sercu. Uczestnicy mieli możliwość skorzystania z tego doświadczenia, zakładając okulary HOLOLENS i przenosząc się w inny wymiar.
Medidesk to rozwijająca się firma oferująca oprogramowanie poprawiające jakość obsługi pacjentów w procesie rejestracji.
Nextwaves to firma z ogromnym know-how na temat przeprowadzania transformacji cyfrowych. Omówiono rolę transformacji cyfrowej w placówce medycznej, jej istotę oraz dostępne narzędzia. Cenną wiedzą podzielił się w tym temacie Arkadiusz Paździerski specjalizujący się w transformacjach cyfrowych i idei data driven w przemyśle 4.0.
Na wydarzeniu był obecny również gość specjalny Jan Gessek- Dyrektor Departamentu Ratownictwa Medycznego i Obronności w Ministerstwie Zdrowia. W swoim wystąpieniu Jan Gessek przedstawił projekt Ministerstwa Zdrowia TOPSOR, który ma na celu wdrożenie segregacji medycznej pacjentów na Szpitalnym Oddziale Ratunkowym. Jest to bardzo ważny projekt, który jak zaznaczył Pan Jan Gessek wpisuje się w rozwiązania lean healthcare i jest szansą na poprawę dostępu do świadczeń medycznych na SOR w pierwszej kolejności dla pacjentów najbardziej potrzebujących, minimalizując ryzyka związane z powikłaniami zdrowotnymi. Dzięki segregacji medycznej pacjenci z określonych grup (których stan zdrowia nie zagraża życiu) nie powinni trafiać na SOR, a zostać skierowani do innego procesu, tym samym zwalniając dostępność zasobów. Ważna lekcja nt. efektywności zasobów i przepływu.
Podsumowując, sympozjum dzięki swojej bardzo interaktywnej formie było spotkaniem specjalistów, kreatywnych i zaangażowanych osób, które chcą dzielić się swoimi doświadczeniami i korzystać z praktycznych porad innych. Był czas na rozmowy, dyskusje, poznanie i doświadczenie rozszerzonej rzeczywistości, wymianę wizytówek oraz dostęp do wiedzy od najlepszych specjalistów lean healthcare i cyfryzacji w Polsce. Była to pierwsza edycja, zakończona sukcesem. Sukces oznacza satysfakcję uczestników oraz to, że do tak bogatego doświadczenia każdego uczestnika wnieśliśmy wartość dodaną.
Chcielibyśmy podziękować naszym sponsorom: Medidesk, Medapp, Nextwaves, Thinkdrum oraz firmom, które objęły patronat medialny: Ototorun.pl, Lean Time i Lean po polsku oraz zespołowi Business Link Toruń. Świetna atmosfera, polecamy to miejsce! Kipi kreatywnością.
Kolejna edycja SYMPOZJUM już za rok, a dziś zapraszamy do zapoznania się z ofertą praktycznych warsztatów Akademii Lean Lidera Healthcare. Jest to cykl czterech dwudniowych spotkań rozwijających umiejętności zastosowania lean management w ochronie zdrowia dedykowane dla kadry medycznej, zarządzającej i pasjonatów lean management. Zapisy rozpoczną się niebawem, zaś pierwsze warsztaty zostaną poprowadzone w Toruniu lub Warszawie w zależności od frekwencji zainteresowanych już we wrześniu 2019. Więcej już wkrótce!
Zapraszamy do śledzenia strony oraz social media: linkedin oraz fb/leanhospitals

























Sympozjum LEAN HEALTHCARE
ZAPROSZENIE NA SYMPOZJUM LEAN HEALTHCARE
Mamy przyjemność zaprosić Państwa na jedyne w Polsce Sympozjum Lean Healthcare, które odbędzie się 31 maja 2019 w Business Link Toruń Toruński Inkubator Technologiczny AIP w Toruniu.
Celem wydarzenia jest przedstawienie innowacyjnej metody zarządzania w placówkach medycznych, szpitalach, przychodniach jak i laboratoriach zgodnie z podejściem lean management- szczupłego zarządzania tj. lean healthcare. Program planowanego Sympozjum ma za zadanie w zwięzły sposób przedstawić możliwości wykorzystania narzędzi lean healthcare w pokonywaniu problemów w codziennym funkcjonowaniu placówek ochrony zdrowia, w tym m.in. skrócenia czasu pobytu chorego w szpitalu bez szkody dla jakości opieki i leczenia, przekładając to na wzrost efektywności finansowej organizacji, poprawy bezpieczeństwa pacjenta, minimalizacji ryzyk, zdarzeń niepożądanych, poprawy komunikacji oraz optymalizacji zapasów magazynowych.
Wydarzenie ma charakter sympozjum, na które zapraszamy kadrę zarządzającą oraz właścicieli placówek medycznych z Polski, a także personel medyczny odpowiedzialny za organizację i przebieg procesów klinicznych, pion finansowy jednostek, pełnomocników SZJ jak i pasjonatów lean management. By zaszczepić nowoczesne rozwiązania, zapraszamy również studentów.
Jest to pierwsze takie wydarzenie w Polsce, zorganizowane w formie bezpłatnej dla uczestników. Agenda wydarzenia jest nietypowa, ponieważ proponujemy wykłady jak również praktyczne warsztaty.
Swoją obecność potwierdziła Pani Wiceminister Zdrowia Józefa Szczurek- Żelazko
Podczas wydarzenia dowiesz się jak wykorzystać rozszerzoną rzeczywistość w procesach klinicznych- okulary HOLOLENS i firma MEDAPP zaprezentuje ciekawe i praktyczne rozwiązania przyszłości.
Również będziesz miał możliwość zapoznania się z rozwiązaniami dla procesu rejestracji pacjentów w placówce medycznej – Medidesk.
ZAPISZ SIĘ- FORMULARZ ZGŁOSZENIOWY
REGULAMIN SYMPOZJUM LEAN HEALTHCARE
KLAUZULA INFORMACYJNA SYMPOZJUM LEAN HEALTHCARE
Jeśli są Państwo zainteresowani wydarzeniem, bardzo prosimy o wypełnienie formularza zgłoszeniowego do 30 maja 2019 dostępnego na stronie www.leanhospitals.pl. Ilość miejsc jest ograniczona, decyduje kolejność zgłoszeń.
Organizatorem jest właściciel marki LEAN HOSPITALS
LEANMED sp. z o. o.
78-400 Szczecinek, ul. Lelewela 12
NIP: 673-16-22-179 REGON: 330919360
Tel. +48 94 372 88 50 mobile: +48 606 335 302 / +48 508 238 811
e-mail: biuro@leanhospitals.pl, www.leanhospitals.pl
Bank: BBS o/Szczecinek SWIFT: GBWCLPLPP Konto: PL 98 8566 1042 0500 3266 2004 0001
Kapitał Zakładowy: 2.002.500,00 zł SR w Koszalinie IX Wydział KRS 0000050584
ZAPRASZAMY!
PATRONAT MEDIALNY



SPONSORZY






Analiza FMEA w szpitalu
Każdego dnia podczas pracy w szpitalu, gabinecie lekarskim, laboratorium dochodzi do sytuacji, które mogą spowodować błędy i generować koszty. Czasami są to niezbędne czynności związane z realizacją usługi medycznej, czasami są to czynności, których można by uniknąć. Mogą one być związane z pomyłkami i błędami, które nie wykryte na wczesnym etapie powstania mogą przynieść ogromne straty dla funkcjonującej organizacji. Nie tylko straty finansowe, lecz również wizerunkowe. Analizując koszty funkcjonowania placówek medycznych można je rozdzielić na koszty stałe i zmienne.
Koszty stałe zazwyczaj pozostają na porównywalnym poziomie, natomiast koszty zmienne zależą nie tylko od liczby pacjentów, którzy każdego roku korzystają z usług szpitala, lecz również od ilości i złożoności procesów, czyli usług, jakie oferuje jednostka medyczna.
Każdy oddział szpitalny, przychodnia, laboratorium składa się z procesów głównych i pomocniczych. Każdy proces składa się z czynności, w których występują potencjalne ryzyka.
Każde ryzyko to potencjalny koszt dla przedsiębiorstwa i dodatkowa praca.
Zarządzanie ryzykiem
Analiza ryzyka FMEA to dziś nie tylko dodatkowy sposób na rozwiązywanie problemów, lecz również sposób spełnienia nowych wymagań normy Systemu Zarządzania Jakością według ISO 9001:2015 oraz część zarządzania zgodnie z lean healthcare. Zarządzanie ryzykiem to zbiór działań, które mają na celu kontrolować ryzyko.
Ryzykiem klinicznym nazwiemy taką kombinację prawdopodobieństwa wystąpienia zdarzenia i jego konsekwencji, która będzie miała negatywny wpływ na wynik leczenia pacjenta. Jest wiele metod zarządzania ryzykiem i to jaką wybierzemy zależy nie tylko od decyzji najwyższego kierownictwa, lecz od:
- ilości procesów występujących w organizacji
- złożoności procesów i poziomu dojrzałości
- świadomości pracowników na temat procesów
- dostępności zasobów tj.: czasu pracy personelu medycznego i niemedycznego, dostępnej salki konferencyjnej,
- znajomości przez pracowników narzędzi do analizy ryzyka
Najczęściej wykorzystywane metody szacowania ryzyka
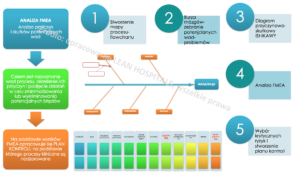
- Metoda FMEA- failure mode and effects analysis- analiza przyczyn i skutków potencjalnych wad. Analiza FMEA dzieli się na:
- SFMEA- FMEA dla systemu zarządzania
- PFMEA- FMEA dla procesu klinicznego
- DFMEA- FMEA dla designu, konstrukcji sprzętu medycznego
- MFMEA- FMEA dla maszyny, sprzętu medycznego
- Analiza SAC
- Zarządzanie strategiczne
Cele zastosowania narzędzia FMEA w jednostce medycznej
- identyfikacja przyczyn wystąpienia wad
- udokumentowanie procesu
- trwałe eliminowanie błędów w procesie oraz miejsc/ czynności krytycznych które mogą być „słabym ogniwem”
- ciągłe doskonalenie procesu dzięki wprowadzaniu poprawek, nowych rozwiązań w zależności od poziomu ryzyka
- stworzenie bazy wiedzy na temat najważniejszych procesów w organizacji i działań z nimi związanych takich jak działania zapobiegawcze, korygujące, doskonalące
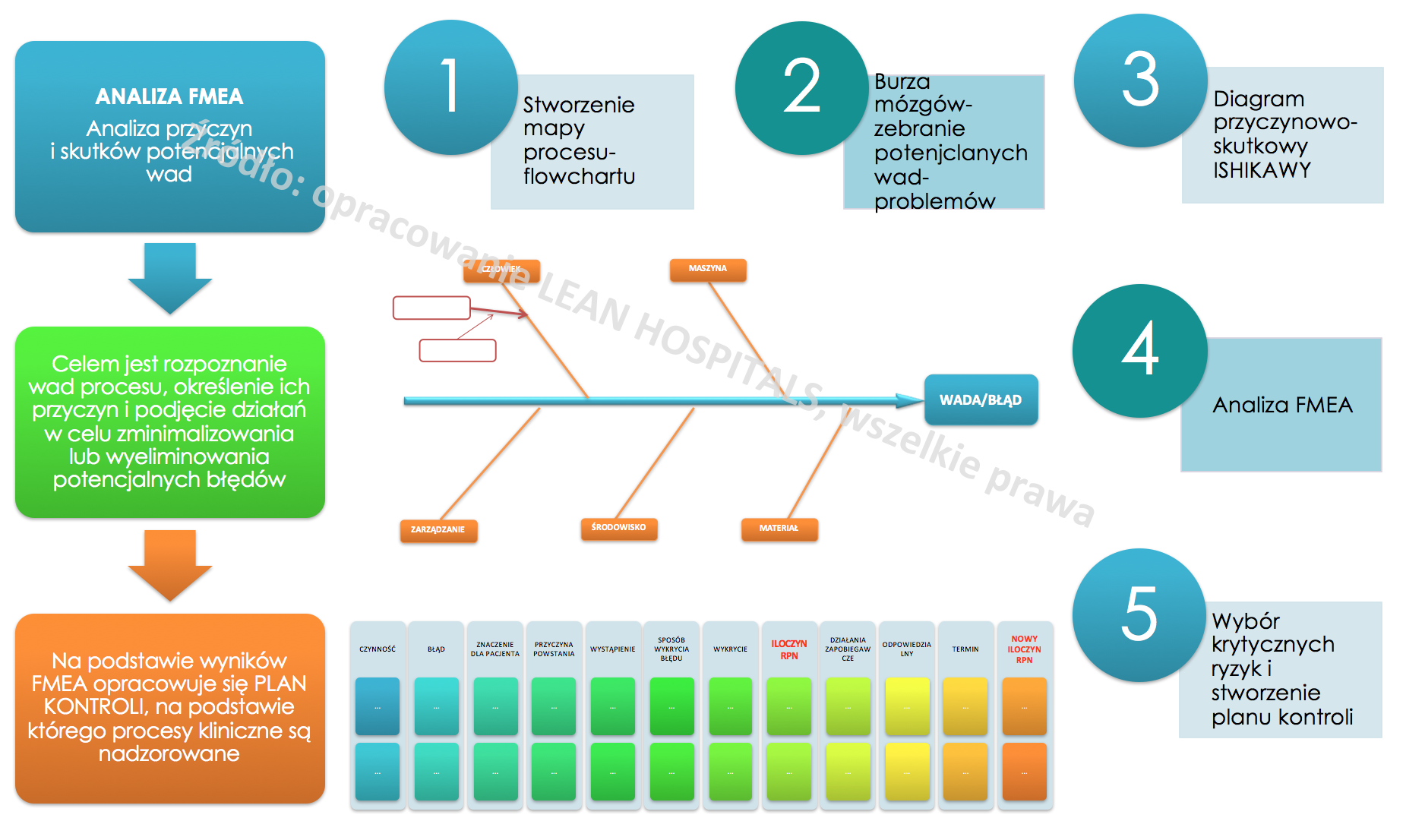
Oszacowanie ryzyka – etapy szczegółowej analizy
- Zebrać obowiązujące procedury i instrukcje w procesie.
- Mogą to być procedury np. hospitalizacji w oddziale.
- Zebrać uczestników procesu-utworzyć zespół do analizy ryzyk.
- Zespół powinien być multidyscylinarny, składać się z kilku różnych specjalistów związanych z procesem jak i osób, które bezpośrednio w procesie nie działają. Zespół powinien składać się od 3 do 5 osób, mogą to być lekarz, pielęgniarka, technik, salowa, rejestratorka. Powinien być wybrany lider analizy, który będzie dokumentował szacowanie ryzyka oraz organizował spotkania.
- Stworzyć flowchart- graficzny diagram przedstawiający przebieg procesu od momentu zgłoszenia zapotrzebowania na usługę do momentu wyjścia pacjenta z placówki medycznej.
- Jeżeli nie funkcjonują takie flowcharty, można je stworzyć z zespołem, określając miejsca decyzyjne, osoby odpowiedzialne za wykonanie czynności oraz niezbędną dokumentację medyczną potrzebną do realizacji usługi. Diagram będzie podstawą do analizy poszczególnych czynności. Im bardziej będzie rozbudowany, tym analiza potrwa dłużej, natomiast będzie bardziej szczegółowa a opracowany później plan bardziej prawdopodobny.
- Zebrać rejestr niezgodności, zdarzeń niepożądanych, incydentów medycznych i inne jeżeli istnieją.
- Zebrać rejestr uwag pacjentów i innych zainteresowanych stron.
- Zebrać wyniki ankiet satysfakcji pacjentów, pracowników oraz innych zainteresowanych stron.
- Każdą czynność przeanalizować pod kątem potencjalnych błędów jakie mogą wystąpić podczas jej realizacji. Najlepiej przeprowadzić burzę mózgów, poszukując potencjalnych błędów oraz zebrać dane historyczne z rejestrów.
Analiza FMEA różni się tym od innych, że jest bardzo szczegółowa i pracochłonna. To od zespołu zależy jak proces zostanie przeanalizowany i czy wszystkie informacje zostaną wzięte pod uwagę. Analiza powinna być obiektywna i prawdziwa. W analizie określane są 3 czynniki, na podstawie których wyliczany jest iloczyn, który świadczy o poziomie ryzyka. Są to:
- Znaczenie błędu dla pacjenta
- Częstotliwość wystąpienia wady
- Sposób wykrycia wady
Skala oceny wynosi od 1 do 10, przy czym 1 oznacza najmniejsze negatywne oddziaływanie natomiast 10 oznacza najwyższe negatywne oddziaływanie. Skala jest uniwersalna i jest wykorzystywana na całym świecie, przez różne branże.
- Następnie należy określić znaczenie wady dla pacjenta/ klienta.
- Kolejnym krokiem jest określenie przyczyny powstania błędu- potencjalnego ryzyka. Dla każdego potencjalnego błędu przyczyn może być wiele. Chcąc je zebrać i uporządkować tematycznie można skorzystać z dedykowanych narzędzi.
Dopiero po zebraniu informacji na temat procesu, znajomości sekwencji poszczególnych czynności i miejsc krytycznych w procesie, które są szczególnie ważne i wpływają na wynik procesu można podjąć się analizy potencjalnych ryzyk. Potencjalne przyczyny powstania błędów, można zebrać wykorzystując takie narzędzia jak:
- 5WHY- 5 x dlaczego
- diagram ISHIKAWY- rybiej ości
- burza mózgów (1×1, 6x3x5, 6×6 Philipsa)
- Znając potencjalne przyczyny powstania błędów należy ocenić częstotliwość występowania. Należy zadać pytanie uczestnikom jak często błąd może wystąpić lub wystąpił w przeszłości. Czy jest to raz na dzień, na tydzień, na rok? Może jednostka medyczna posiada statystyki na temat powtarzających się zdarzeń niepożądanych lub innych błędów?
- Następnie trzeba określić sposób wykrycia wady. W jakim stopniu uczestnicy procesu są w stanie zauważyć błąd podczas codziennej pracy. Jeżeli natychmiast, za pomocą czujników i sygnałów świetlnych i dźwiękowych to super. Jeżeli nie ma możliwości wykrycia wady, również trzeba to ująć w analizie. Do sposobów nadzorowania procesu i wykrywania błędów zaliczają się takie rozwiązania jak poka-yoke, jidoka, system Andon, zarządzanie wizualne.
- Kolejnym krokiem jest ocena wykrywalności błędów.
- Mając określone 3 czynniki ryzyka można wyliczyć liczbę priorytetową ryzyka RPN (Risk Priority Number). Zakres oceny wynosi od 1 do 1000. Im wyższa liczba tym prawdopodobieństwo wystąpienia ryzyka jest wyższe.
To wynik RPN wskazuje, dla których ryzyk powinny zostać podjęte działania doskonalące-zapobiegawcze, a które mogą być zaakceptowane bez podejmowania większych działań. Uniwersalna skala mówi o tym, że dla ryzyk powyżej 100 pkt zawsze powinny zostać podjęte działania. Takie ryzyko określane jest jako krytyczne i prawdopodobnie jest zagrożeniem dla uczestników procesu, wskazanych błędów można się spodziewać w najbliższym czasie. Ryzyko w zakresie 60-100 jest wysokie i podjęcie działań zależy od organizacji i decyzji nie tylko zespołu, lecz również kierownictwa. Możliwe jest wdrożenie działań, lecz nie obowiązkowe. Dla ryzyk poniżej 60 pkt nie trzeba podejmować działań, gdyż zazwyczaj jest to akceptowalny poziom ryzyka. Więcej o zarządzaniu ryzykiem znajdziecie w kolejnym artykule.
- Oszacowanie ryzyka i wynik RPN nie jest ostatnim etapem w analizie.
Wynik wskazuje, dla których czynności powinny zostać podjęte działania. Należy pamiętać, że nie można zmniejszyć znaczenia błędu dla pacjenta, możemy wdrożyć działania obniżające poziom wystąpienia błędu lub jego wykrycie. Wszystko zależy od możliwości organizacji, naszych zasobów, dojrzałości procesu oraz zaangażowania współpracowników.
- Po zdefiniowaniu działań zapobiegawczych musimy określić plan działań, w jaki sposób obniżymy częstotliwość występowania błędów oraz sposób ich wykrycia. Plan działań składa się z zadania, osoby odpowiedzialnej, terminu wykonania.
- Po realizacji działania należy ponownie oszacować występowanie błędu i sposób wykrycia. Nowy wynik RPN powinien być niższy niż pierwotny. Będzie to świadczyło o skutecznych działaniach i dobrym zarządzaniu ryzykiem w procesach klinicznych.
W jaki sposób utrzymać wdrożone zmiany i obniżać poziom potencjalnych ryzyk?
Pomoże nam w tym PLAN DZIAŁAŃ- PCP- PROCESS CONTROL PLAN, który jest tworzony na podstawie analizy FMEA. Plan pozwala na ciągłe kontrolowanie procesu i wykonywanie ewentualnych działań pokontrolnych. Pamiętajmy, że każda zmiana w procesie niesie ze sobą nowe, potencjalne ryzyka, które mogą zmienić plan działań. Za każdy razem, gdy zmieni się kolejność działań w procesie, dojdzie nowy sprzęt medyczny, zmienimy miejsce realizacji świadczeń zdrowotnych powinniśmy przejrzeć analizę FMEA i ją zaktualizować.
Należy pamiętać, że nie mając wielu szczegółowych danych na temat ryzyka nie można ocenić lecz tylko oszacować jego poziom. Szacowanie wiążę się z opinią zespołu multidyscyplinarnego, który na podstawie własnych doświadczeń jest w stanie określić potencjalne ryzyko.
Zalety metody FMEA
- szczegółowe poznanie procesów klinicznych
- wzrost świadomości pracowników, w szczególności personelu medycznego na temat przyczyn powstawania błędów
- zwiększenie efektywności procesowej PCE jako element lean healthcare
- poprawa bezpieczeństwa pacjenta
- zwiększenie satysfakcji klienta
- poprawa komunikacji w szpitalu dzięki pracy zespołowej
- obniżenie kosztów działalności organizacji
Wady metody FMEA
- konieczność znajomości rozbudowanego narzędzia
- procedura jest czasochłonna
Doświadczenie praktyczne mówi, że dobrze wykonana analiza FMEA pozwala na realizację procesów bez żadnych błędów czy pomyłek. Tak pozytywny wynik jest osiągnięty dzięki konsekwencji działania oraz przestrzeganiu procedur. System tworzą wszyscy, zarówno pracownicy jak i klienci. Jeżeli chcesz poddać analizie procesy w swojej organizacji skontaktuj się z nami!
Efektywność finansowa w szpitalu
Prowadzenie przedsiębiorstwa wiąże się z dużą odpowiedzialnością i obowiązkami. Zarówno znajomość wymagań prawnych i oczekiwań zainteresowanych stron, a przede wszystkim klientów ma ogromne znaczenie w powodzeniu przedsięwzięcia. Rodzaj branży, w której działa przedsiębiorstwo oraz zarządzanie finansami są czynnikami, które wpływają na poziom wydatków i zyski organizacji. Celem każdego zarządzającego finansami przedsiębiorstwa jest zdobycie i wykorzystanie odpowiedniej wielkości funduszy by zwiększyć wartość firmy. Miarą efektywności oraz sprawności biznesu jest rentowność. Rentowność określana jako wyższy poziom przychodów nad wydatkami. W celu zdobycia przewagi konkurencyjnej przedsiębiorstwo powinno osiągać lepsze wyniki ekonomiczne, wybierając odpowiednie metody zarządzania kosztami.
Efektywne metody zarządzania kosztami w placówce medycznej przy wykorzystaniu lean accounting
Jedną z omawianych metod będzie metoda ABC- Activity Based Costing. Rachunek kosztów działań ABC pozwala na dokładne ustalenie kosztów pośrednich, które przypadają na oferowaną usługę i produkt. Według tej metody koszty pośrednie są rozliczane na produkty. Ze względu na dużą ilość procesów, jakie występują w przedsiębiorstwie prowadzą one do powstania produktu na wyjściu procesu. Etapy koncepcji ABC opierają się na czterech podstawowych krokach:
- Zdefiniowanie zasobów
- Określenie działań
- Zdefiniowanie kosztów działań
- Rozliczenie kosztów działań na produkty
Założenia na jakich opiera się metoda ABC dotyczą:
- kosztów jakie wyrażają wydatki poniesione na pozyskanie materiałów i zasobów do realizacji usług organizacji (dane wejściowe do procesów)
- rozmaite działania mogą prowadzić do zużywania się tych samych zasobów
- działania wyrażone są w odpowiedniej jednostce
- koszty są rozliczane w rozdziale na poszczególne produkty lub usługi. [2] Kolejną metodą zarządzania finansami, która mogłaby być najbardziej efektywna dla omawianego przedsiębiorstwa jest time-driven ABC czyli rachunek kosztów sterowany czasem. Niewłaściwe zarządzanie, w tym czasem, nieskuteczna komunikacja, problemy z dostawcami usług (dostawy obiadów, usługa zewnętrzna prania bielizny pościelowej) oraz błędy techniczne mogą wpłynąć na wyniki ekonomiczne. Ważne jest poszukiwanie rozwiązań, które pozwolą na eliminację wąskich gardeł i usprawnienie procesów w szpitalu poprawiając jego rentowność. Metoda TDABC pozwala dostosować rachunek kosztów do sezonowości, a przede wszystkim nierównomiernego zapotrzebowania na usługi świadczone przez organizację. Obie metody wymagają od osób zarządzających procesami klinicznymi podejścia procesowego, które uwzględnia wszystkie procesy główne i pomocnicze oraz ich wzajemne powiązania i zasoby oraz dane wyjściowe (SIPOC). Metoda wymaga zarządzania poziomego przez najwyższe kierownictwo.
W omawianym przypadku zostaną przedstawione dwie metody zarządzania kosztami dla placówki medycznej. Każdy szpital, przychodnia, gabinet lekarski to podmioty, które świadczą usługi medyczne. Głównym celem działalności jest świadczenie usług medycznych.
W zależności od profilu działalności głównym procesem może być proces kliniczny, np. podstawowa opieka zdrowotna, ambulatoryjna opieka specjalistyczna. Na realizację świadczeń zdrowotnych składają się w zależności od oczekiwań i potrzeb klienta takie podprocesy jak:
- analiza wymagań płatnika i innych zainteresowanych stron
- projektowanie procesów klinicznych
- rejestracja pacjentów
- realizacja porady lekarskiej
- realizacja porady specjalistycznej
- wykonanie diagnostyki laboratoryjnej
- zarządzanie gospodarką lekową
- szkolenia personelu medycznego i innych specjalistów
- rozwiązywanie problemów występujących w procesach
- wdrażanie zaproponowanych rozwiązań, np. 5S- uporządkowanego miejsca pracy, ANDON, zarządzania wizualnego
- śledzenie / monitorowanie wyników procesów i wdrażanie działań doskonalących
Część procesów zależy nie tylko od profilu działalności placówki medycznej (czy jest to publiczny, wielospecjalistyczny szpital, prywatne centrum medyczne, przychodnia, laboratorium, inna prywatna jednostka świadcząca np. usługi rezonansu magnetycznego), również od wielkości i struktury (np. liczba oddziałów szpitala, złożoność procesów i procedur hospitalizacji pacjenta, rodzaju zarządzania- silosowe czy horyzontalne, świadomości procesowej i posiadania systemów zarządzania jakością).
Innym czynnikiem wpływającym za zakres realizowanych usług ma wpływ podejścia najwyższego kierownictwa do znajomości metody lean healthcare oraz świadomości występowania problemów i poziomu dojrzałości procesów. Im wyższy stopień dojrzałości, tym więcej kryteriów i informacji, na podstawie których można procesem sterować i go zaplanować. Realizacja projektów lean healthcare może dotyczyć:
- wdrożenia systemu zarządzania jakością w wielospecjalistycznym szpitalu publicznym z narzędziami lean do analizy ryzyk klinicznych
- optymalizacji procesów w szpitalu specjalistycznym (karty Kanban, 5S, zarządzanie wizualne, zarządzanie ryzykami FMEA, rozwiązywanie problemów 5why, A3)
- zaprojektowania przestrzeni laboratorium dla efektywniejszej pracy przy wykorzystaniu diagramu spaghetti i innych narzędzi lean healthcare
- prowadzenia szkoleń dla kadry medycznej na tematy: komunikacja z trudnym pacjentem, prowadzenie dokumentacji medycznej, rozwiązywanie problemów przy wykorzystaniu diagramu Ishikawy, A3, 8D, 5why
Odnosząc się do procesów występujących w placówce medycznej, mogą one generować koszty ze względu na:
- zgłaszanie zapotrzebowania przez pacjentów na usługi niestandardowe, ponieważ każda usługa medyczna jest niepowtarzalna
- występowanie przestojów i innych marnotrawstw (8 rodzajów mudy)
- nieefektywne wykorzystanie maszyn i sprzętu medycznego
- występowanie błędów: incydenty medyczne, zdarzenia niepożądane, skargi, reoperacje
Opierając się na koncepcji ABC, w bardzo prosty sposób można zidentyfikować działania (activities), które występują w organizacji. Dla przykładu można przeanalizować proces leczenia pacjenta. W tabeli nr 1 przedstawiono ścieżkę pacjenta od rejestracji do wypisania z oddziału szpitalnego.
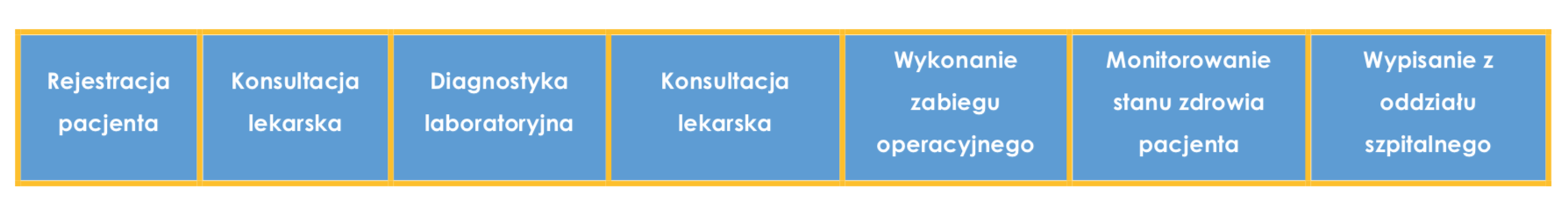
Tabela nr 1, Zidentyfikowane działania, źródło: opracowanie własne
Po identyfikacji działań, możliwe jest określenie jednostki pomiaru wolumenu każdego działania- mierników. Propozycje przedstawiono w tabeli nr 2.
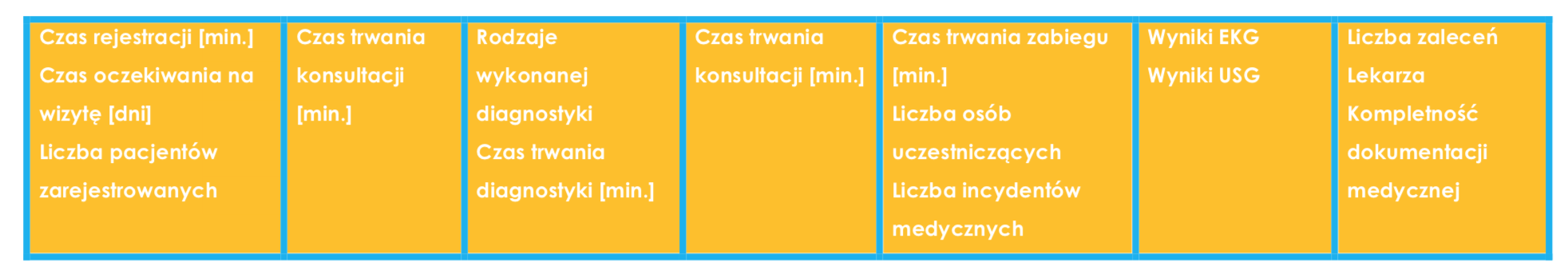
Tabela nr 2, Zidentyfikowane mierniki działań, źródło: opracowanie własne
Kolejnym krokiem jest określenie kosztów działań. Są one ustalane indywidualnie. Pod uwagę brane są również takie zmienne jak:
- rodzaj świadczonej usługi
- liczba powtórzeń danej usługi
- rodzaj lekarza specjalisty
- rodzaj potrzebnego sprzętu medycznego do badań (USG, sztuczna nerka, cewnik)
- szacowany czas na wykonanie usługi
- skuteczność wykonanego zabiegu
Poniżej przedstawiono szacowane koszty poszczególnych działań dla procesu świadczenia usługi medycznej. Składają się na to zarówno koszty zmienne jak i stałe. Koszty stałe to:
- utrzymanie infrastruktury szpitala
- pensje dla pracowników jednostki
- amortyzacja środków trwałych
Koszty zmienne dotyczą tych działań, które mogą być wykonywane wielokrotnie, jak np.
- konsultacja lekarska
- wykonanie badania diagnostycznego
- ilość zużytego sprzętu jednorazowego
- wykorzystanie leków
Każdy pacjent jest niepowtarzalny, dlatego świadczenie medyczne jest dostosowane do rodzaju procesu (np. wykonanie operacji na bloku operacyjnym), liczby uczestników (lekarze, pielęgniarki, instrumentariuszka, salowa), czas trwania procesu (wykonanie zabiegu nieinwazyjnego- 3h, wykonanie zabiegu inwazyjnego-7h).
Tabela nr 3, Dane do rozliczenia kosztów działań, źródło: opracowanie własne
Ostatnią czynnością jest rozliczenie kosztów działań na poszczególne usługi/ zabiegi. Dzięki podejściu procesowemu możliwa jest optymalizacja czynności w nim występujących, co może wpłynąć na koszty realizacji procesu.
Metoda ABC pozwala dostosować usługę, która oferowana jest przez podmioty medyczne pacjentom, w szczególnym rozdziale na działania. Dzięki posiadaniu informacji o kosztach działań szpital czy inny podmiot medyczny ma możliwość rzeczywistej wyceny usługi i oferowania elastycznej oferty klientom.
Kolejną metodą, która pozwoli efektywnie zarządzać dostępnymi zasobami, przede wszystkim ludzkimi oraz czasem jest metoda Time Driven ABC. Chcąc zastosować tą innowacyjną metodę należy bardzo dobrze poznać procesy główne i pomocnicze oraz ich strukturę. Każda czynność powiązana jest ściśle z pracą określonej osoby. Ze względu na złożoność procesów występujących w szpitalu, ich ilość i wzajemne powiązania czas pracownika przeznaczony na czynności przedstawione w tabeli nr 1 jest różny. Na początku usługi medycznej czas może być szacowany.
W celu analizy procesów biznesowych należy szczegółowo udokumentować procesy usługowe oraz określić zestaw umiejętności niezbędnych do ich realizacji. Narzędziem, które pomoże w poznaniu procesów jest VSM- value stream mapping, mapowanie strumienia wartości wskazujące na czynności dodające wartości w procesie i wąskie gardła. Jest to szczegółowa analiza działań, ich sekwencji oraz czasu wykonania poszczególnych czynności. Poniżej przedstawiono mapę strumienia wartości dla procesu operacji w oddziale ortopedii. Posiadanie przez szpital takiej mapy, pozwala nie tylko wycenić każdą czynność, lecz również ocenić czas trwania aktywności. Mapa wskazuje miejsca nieefektywne (zarówno pod względem marnotrawstwa czasu jak i środków finansowych). W celu osiągnięcia niższych kosztów wykonania usługi, należałoby wyeliminować te czynności (zaznaczone na pomarańczowo), które generują zbędne koszty.
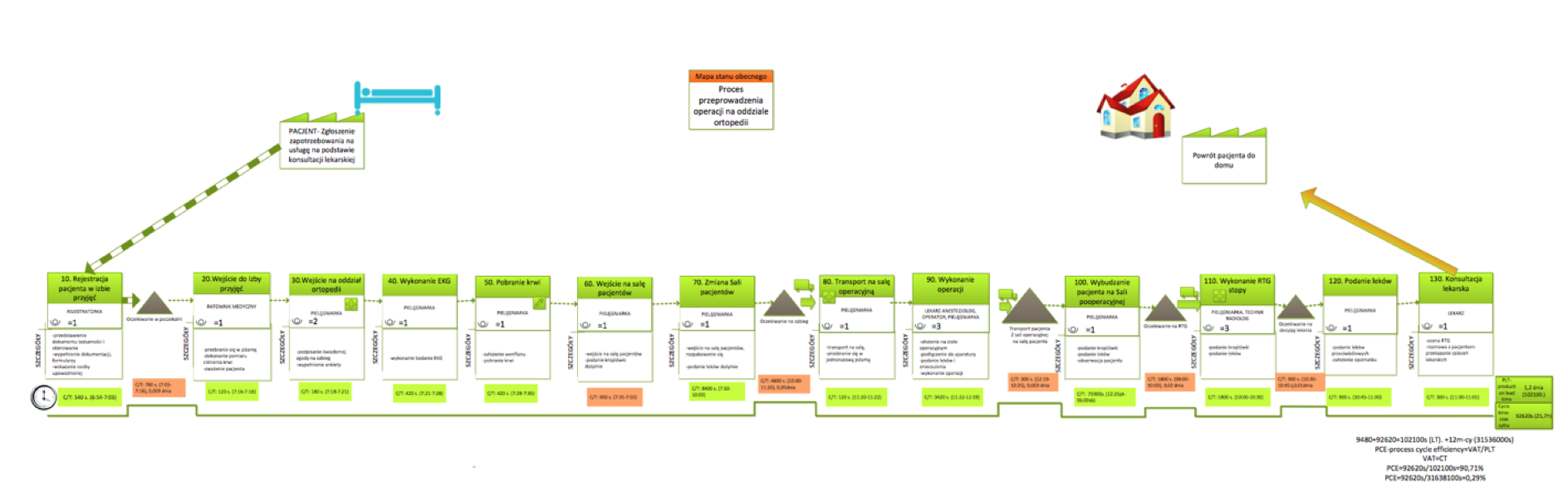
Diagram nr 1, Mapa procesu medycznego, źródło: opracowanie własne
Na podstawie szczegółowej znajomości procesów usługowych można określić ramy czasowe niezbędne na realizację działań, a następnie koszty ich realizacji.
Opierając się o informacje zawarte na diagramie nr 1 można:
- prognozować wykorzystanie zasobów kadrowych, czasowych i innych
- poprawiać i usprawniać procedury realizacji poszczególnych usług, np. procedura założenia cewnika u pacjenta
- obniżać koszty realizacji poszczególnych działań-np. zabiegów operacyjnych
- dostosowywać liczbę personelu i ich czas do konkretnych usług medycznych, np. liczba opiekunów medycznych w oddziale
- monitorować przebieg świadczonych usług i w razie potrzeby uzupełniać o brakujące zasoby (np. dodatkowy lekarz lub dodatkowy czas na realizację działania).
- eliminować ryzyka, opierając się na zwinnej realizacji usług i reagować na czas[2]
- wykorzystywać metodę kaizen costing, dążącą do obniżenia kosztów realizacji usług dzięki ciągłej optymalizacji procesów
Metoda TD ABC jest szansą dla każdej jednostki medycznej, dzięki możliwości zarządzaniu kosztami zmiennymi. Na podstawie dostosowania czasu pracy personelu medycznego do potrzeb klienta/pacjenta, firma może osiągnąć zyski proporcjonalne do wykorzystanych zasobów (czasu pracy zespołu medycznego, użytych materiałów-leków, materiałów jednorazowych). Jest to metoda na zarządzanie ryzykiem biznesowym, np. potencjalne ryzyko- brak możliwości wykonania zabiegu laparoskopii ze względu na deficyt materiałów jednorazowych i leków.
Rodzaj działalności każdej placówki medycznej pozwala na zarządzanie kosztami poprzez metody ABC oraz time driven ABC, które są szansą na doskonalenie działalności przedsiębiorstwa i zwiększenie efektywności finansowej. Wybór ten zwiększa możliwości uzyskania przewagi konkurencyjnej. Szczegółowe opracowanie kosztów realizacji procesów głównych, w tym niezbędnego czasu do realizacji pozwoli na zabezpieczenie usług i ich ciągłość, bez ryzyka, że firma posiada niewykwalifikowanych specjalistów, zbyt małą liczbę personelu czy brak narzędzi do wykonania zabiegu.
Literatura
Książki
- Janusz Janczarski, Materiały MBA BCC 15, Rachunkowość Zarządcza 09-11.06.2017, GFKM.
Źródła internetowe
- https://mfiles.pl/pl/index.php/Rachunek_kosztów_działań, z dnia 10.10.2017, Strona encyklopedii
- http://www.pracownicy.ue.poznan.pl/masztalerz/zrz.wyk.01.pdf z dnia 10.10.2017, Strona Uniwersytetu Ekonomicznego w Poznaniu
- http://procesy.ue.wroc.pl/index.php/materialy-dla-studentow/zarzadzanie-procesami/abc—rachunek-procesowy-kosztow.html z dnia 10.10.2017, Strona Uniwersytetu Ekonomicznego we Wrocławiu
- http://www.egospodarka.pl/33953,Rachunek-kosztow-TDABC-metodyka-wdrazania,1,20,2.html z dnia 10.10.2017, Strona internetowa z poradami dla przedsiębiorców
ISO 9001 – jakość w procesie leczenia
Skuteczne zarządzanie procesem leczenia wpływa na wynik leczenia, satysfakcję pacjenta jak i pracowników. Sukces jednostki medycznej zależy m.in. od skuteczności leczenia, zaś skuteczność leczenia zależy od wielu czynników. Wpływ na to mają m.in.:
- zaplecze techniczne i infrastruktura (sprzęt medyczny, urządzenia, budynki, otoczenie placówki medycznej)
- kompetentny i wykwalifikowany personel
- metody i techniki leczenia, wykorzystujące najlepsze światowe praktyki leczenia
- właściwie zaprojektowane procesy kliniczne.
Posiadając najlepsze zasoby materialne, bez zgranego i współpracującego zespołu zarządzanie procesem leczenia będzie trudne lub niemożliwe. Każdy szpital lub przychodnia medyczna powinny mieć zdefiniowaną mapę procesów i ich uczestników. Właściwa komunikacja to pierwszy krok do odpowiedniej realizacji świadczeń medycznych.
Jakość to pewien stopień doskonałości. Każde szanujące się przedsiębiorstwo zarówno produkcyjne jak i usługowe dokłada wszelkich starań by zadowolić klienta. Klient zadowolony jest najlepszą wizytówką firmy, dlatego warto zabiegać o pozytywne względy odbiorcy. W kształtowaniu wysokiego poziomu jakości powinni być zaangażowani wszyscy pracownicy przedsiębiorstwa, ponieważ podejmowane przez nich decyzje-zarówno te o charakterze strategicznym czy też taktycznym odpowiadają za spełnienie wymagań klienta.
Myśląc o jakości [w tym wymaganiach normy Systemu Zarządzania Jakością ISO 9001] w ochronie zdrowia mamy na myśli wszelkie spełnienie wymagań, które wpływają przede wszystkim na poprawę stanu zdrowia klienta jakim w tym przypadku jest pacjent. Wybrano temat dotyczący świadczeń usług medycznych jakim jest zabieg hemodializy. Usługi nie można zobaczyć, czy dotknąć, ponieważ ma ona charakter niematerialny, jest różnorodna i nietrwała co znaczy, że istnieje jedynie w momencie konsumpcji i nie możemy nabyć prawa do jej własności. Usługodawcę powinna cechować solidność i niezawodność, a także pewność, która jest zdeterminowana przez odpowiednie kwalifikacje i przeszkolenia pozwalające na realizację usługi i zmniejszające ryzyko pomyłek i błędów medycznych. Podstawą dobrze prosperującej gospodarki jest zdrowie, dlatego warto inwestować w poprawę zdrowia, ponieważ daje ono długookresowe korzyści.
ISO 9001 Satysfakcja pacjentów
Celem badań było uzyskanie informacji dotyczących poziomu satysfakcji pacjentów ze świadczonych usług, atmosfery i warunków pracy. Badania przeprowadzono wśród pacjentów i pracowników trzech stacji dializ. Ocena klienta odzwierciedla poziom zaspokojenia jego oczekiwań wobec usługi, dlatego pacjent „jest sędzią w ocenie jakości świadczonych usług” medycznych. Ze względu na rozległą specyfikę usług medycznych wybrano grupę chorych leczonych hemodializą.
Podmiotem badań były trzy stacje dializ, z których dwie posiadają wdrożony i certyfikowany system zarządzania jakością zgodny z wymaganiami normy ISO 9001:2009, a jedna nie posiada wdrożonego SZJ według ISO 9001:2009.
Przedmiotem badań była ocena satysfakcji z poziomu jakości świadczonych usług na podstawie przeprowadzonych anonimowych ankiet bezpośrednich wśród pacjentów hemodializowanych i pracowników pierwszego kontaktu z pacjentami (lekarze, pielegniarki).
Badanie przeprowadzono metodą ankiety bezpośredniej.
Podstawę teoretyczną badania stanowi norma ISO 9001:2008 [Dykowska 2002, s.1-18] i informacje dotyczące jakości, w szczególności jakości świadczonych usług medycznych. Respondenci odpowiadali na pytania zamknięte w anonimowej ankiecie, która jest opracowaniem własnym autorki i dotyczy ocen relacji na linii pacjent-lekarz, pacjent-pielęgniarka, pacjent-otoczenie stacji dializ i edukacja zdrowotna pacjenta, pracownik i jego stanowisko pracy.
Rezultaty skutecznego zarządzania
Udział w badaniu wzięło w sumie 127 pacjentów (65 % mężczyzn i 35% kobiet) o średniej wieku 62,3 lat u kobiet i 56,9 lat u mężczyzn z przeważającym wykształceniem średnim ( 48,03%) i 31 pracowników (3% mężczyzn i 97% kobiet) o średniej wieku kobiet-39,7 lat i mężczyzn-28 lat z przeważającym wykształceniem wyższym (41%).
Lekarze i pielęgniarki są postrzegani jako zespół ludzi, których najważniejszym zadaniem jest zarówno podtrzymywanie jak i przywracanie zdrowia leczonym pacjentom. Dla pacjentów ważny jest poświęcony czas przez lekarza i pielęgniarkę, a także gotowość do działania. Emocjonalna strona opieki ma znaczny wpływ na satysfakcję pacjenta, który będzie zmieniał lekarza tak długo, aż trafi na takiego specjalistę, który oprócz postawienia trafnej diagnozy zaspokoi ich potrzeby emocjonalne i będzie zaangażowany równie mocno w terapię pacjenta jak sam pacjent. [Bishop 2000, s.295]
Poziom oceny pytań z grupy dotyczących relacji między pacjentem i pielęgniarką kształtuje się we wszystkich trzech stacjach dializ na podobnym poziomie (oceny powyżej 4). Lepszy
i intensywniejszy kontakt na linii pacjent-pielęgniarka zwiększył poziom zaufania pacjentów
i zadowolenie z pobytu w stacji dializ. Chcąc zadowolić finalnego odbiorcę świadczonych usług trzeba zaangażować w to wszystkich pracowników jednostki medycznej. Przede wszystkim tych, którzy mają bezpośredni kontakt z pacjentami, czyli lekarzy i pielęgniarki. Oni powinni najbardziej rozumieć pacjentów, wczuwać się i ich słuchać. Decydują o tym umiejętności komunikowania się, ponieważ ta zdolność zwiększa integrację i zaangażowanie ze strony pacjenta oraz personelu medycznego. Zauważono także, że brak telewizora na sali dializ wpłynął na polepszenie kontaktu między pacjentami a personelem pielęgniarskim. Ważne jest, aby narzędzia komunikacji były łatwe do zrozumienia. Powinno się używać słów zrozumiałych dostosowując się do poziomu odbiorcy.
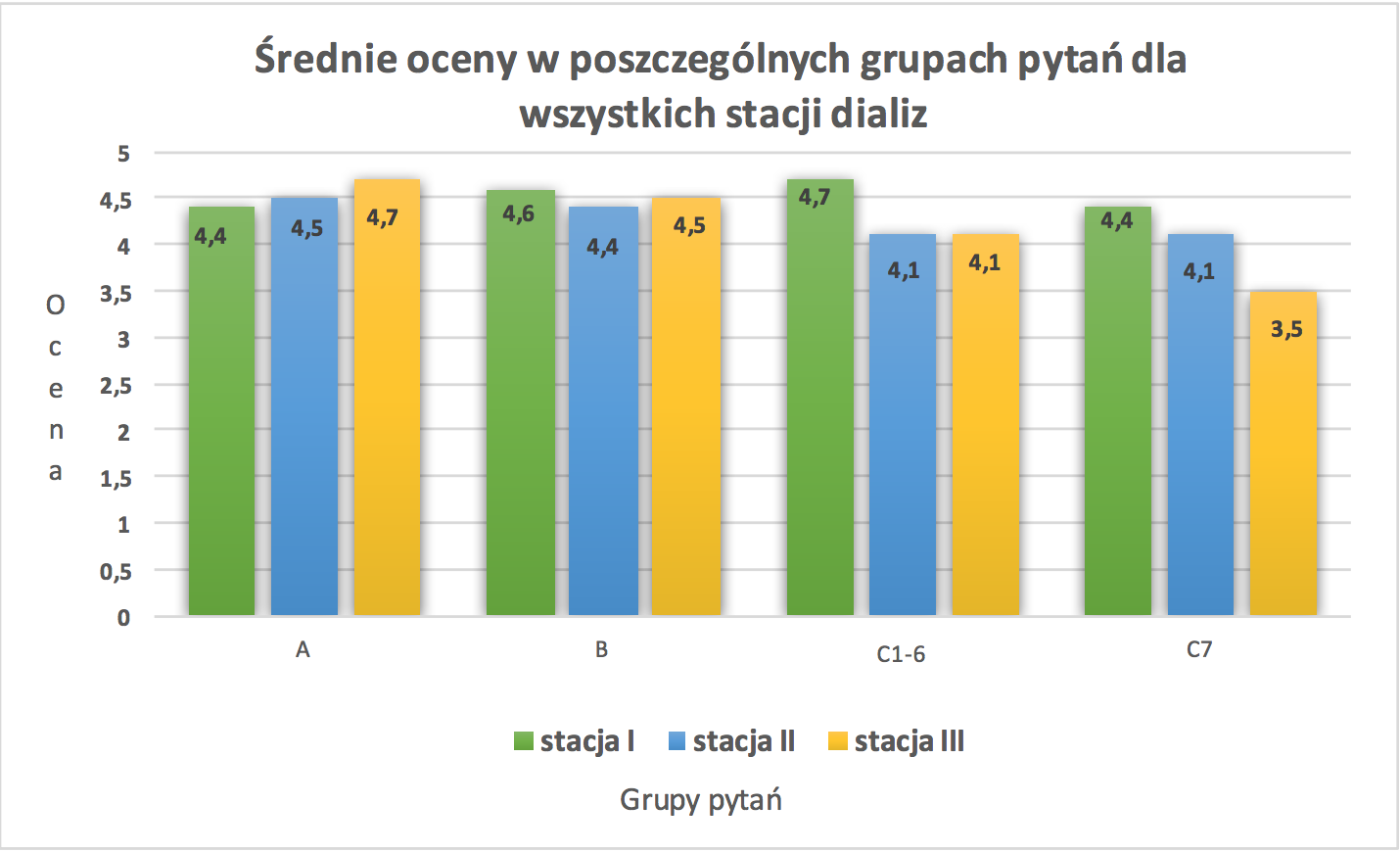
rys. nr 1 Średnie oceny w poszczególnych grupach pytań dla wszystkich stacji dializ, źródło: opracowanie własne na podstawie wyników badań ankietowych
Grupa: A-relacja pacjent-lekarz, B- relacja pacjent-pielęgniarka, C1-6 otoczenie socjalne pacjenta w stacji dializ, C7-edukacja zdrowotna pacjenta
Czynniki wpływające na zadowolenie pacjentów
Sfera techniczna to tzw. opakowanie usługi, czyli wygląd zewnętrzny, wewnętrzny placówki medycznej, jej umiejscowienie. Na satysfakcję pacjenta dotyczącą poziomu jakości świadczonych usług wpływa właśnie wygląd. To jak wygląda poczekalnia, czy jest schludna i czysta, a krzesła wygodne – częściowo decyduje o opinii pacjenta na temat jednostki medycznej a także wygląd samych pracowników (czyste uniformy, miła aparycja, identyfikatory). Te czynniki budzą w pacjentach zaufanie i profesjonalną postawę wobec chorego [Opolski,2010, s.32].
Poziom oceny pytań z grupy opisującej otoczenie socjalne pacjenta w stacji dializ jest bardziej zróżnicowany. Stacja nie posiadająca wdrożonego SZJ zgodnego z wymaganiami normy ISO 9001 : 2008 wypadła najlepiej (ocena wynosi 4,7), oceny dwóch pozostałych stacji dializ wynoszą 4,1. W omawianym przypadku badano pacjentów przede wszystkim z chorobą przewlekłą, dlatego jeszcze ważniejsze jest porozumienie na linii pacjent-lekarz, gdyż jest to współpraca długofalowa. Pacjenci powinni regularnie korzystać z zabiegów hemodializy, co sprawia, że są uzależnieni od urządzeń medycznych i personelu [Daugirdas 2003, s.287].
Zadowolenie pacjentów z edukacji zdrowotnej najlepiej oceniono w stacji nr 1 (ocena wynosi 4,4), ocena stacji nr 2 wynosi 4,1, ocena stacji nr 3 wynosi 3,5.
Zarządzanie procesem lean healthcare
Planowanie jakości nie polega tylko na wdrożeniu SZJ zgodnym z wymaganiami normy ISO 9001, lecz przede wszystkim na zidentyfikowaniu oczekiwań klienta i stworzeniu procesów, które te oczekiwania zrealizują w sposób prawnie legalny, bezpieczny z zachowaniem środków ostrożności dla życia i zdrowia przez ciągle doskonaloną kadrę medyczną. Jest to proces złożony, dynamiczny, składający się z wielu etapów, w których powinni brać udział wszyscy pracownicy jednostki medycznej. Tylko pełne zaangażowanie kierownictwa jak i personelu pierwszego kontaktu z pacjentem spowoduje, że wdrożenie SZJ zgodnego z wymaganiami normy ISO 9001 będzie skuteczne, łatwiejsze i przyjemniejsze.
Stacja nr 2 posiadająca wdrożony SZJ ISO 9001 wypadła lepiej niż stacje nr 1 i 3 w ogólnej ocenie satysfakcji pacjentów ze świadczonych usług.
Zarządzanie personelem medycznym
Najcenniejszą inwestycją każdej organizacji jest inwestycja w zasoby ludzkie. Budowanie i dobór odpowiedniego zespołu pracowników jest ważnym elementem w kreowaniu otoczenia. Pracownicy powinni mieć dostęp do szkoleń i podwyższania swoich kwalifikacji, kadra kierownicza powinna opracować plany rozwoju pracowników oraz matrycę kompetencji, motywować również do angażowania się w rozwój osobisty każdej jednostki. To właśnie personel medyczny tworzy wizerunek organizacji, jaką jest szpital lub inny zakład opieki zdrowotnej. Brak dobrej komunikacji zarówno w strukturze pionowej jak i poziomej zniweluje największe inwestycje kierownictwa.
Koszty zarówno materialne jak i niematerialne poniesione na rzecz wdrożenia SZJ zgodnego z ISO 9001 mogą zwrócić się wielokrotnie jeżeli skutecznie wdrożymy system uzyskując regularny feedback w postaci pomiarów procesów i badania poziomu satysfakcji klienta. Brak oczekiwanych rezultatów powinien zmobilizować zarząd do poszukiwania przyczyn i zmiany pozwalającej uzyskać dobrą jakość i zadowolenie pacjenta.
W stacji dializ nr 1- 33,30% pracowników nie jest świadomych, że jednostka nie posiada wdrożonego SZJ według normy ISO 9001, 66,70% pracowników jest świadomych braku SZJ.
W stacji nr 2 wszyscy pracownicy wiedzą, iż został wdrożony SZJ zgodny z wymaganiami normy ISO 9001. W stacji nr 3 20 % pracowników nie jest świadoma czy jest wdrożony w stacji dializ SZJ według normy ISO 9001, 80% wie o istnieniu wdrożonego SZJ według ISO 9001 w stacji dializ. Ogólna ocena satysfakcji pracowników jest najwyższa w stacji dializ nr 1 (ocena wynosi 4,3), stację nr 2 oceniono na 4,2 a stację nr 3 oceniono na 3,7.
Świadczenie usług medycznych na wysokim poziomie jakości pozwala odnosić organizacji zarówno korzyści wewnętrzne jak i zewnętrzne. To przede wszystkim:
- obniżenie kosztów prowadzonej działalności,
- pełne ukierunkowanie na pacjenta-gdyż on jest najważniejszym ogniwem w procesie świadczenia usług medycznych.
- przestrzeganie praw pacjenta
- wzrost efektywności świadczonych usług
- poprawa poziomu bezpieczeństwa nie tylko pacjenta lecz także pracownika.
Organizacja kreuje zaufanie wobec pacjentów a także definiując cele i politykę jakości usprawnia działanie organizacji.
Następuje lepsza organizacja pracy i sprawny obieg dokumentacji medycznej. Korzyścią zewnętrzną jest wzrost konkurencyjności jednostki medycznej, wzmocnienie lojalności i wiarygodności podnosząc tym samym rangę placówki medycznej na rynku usług medycznych. Kierownictwo powinno zarządzać procesami, które nie kończą się w obrębie jednej komórki organizacyjnej, lecz są elementem innych oddziałów. Pracownicy operacyjni powinni tworzyć instrukcje postępowań, które mogą dotyczyć leczenia pacjenta, stosowanych leków, użycia odpowiedniej aparatury, sprzętu medycznego. Bezpośrednim wykonawcą instrukcji operacyjnych są lekarze i pielęgniarki którzy mają bezpośredni kontakt z pacjentem. To oni mają największy wpływ na postrzeganie poziomu jakości świadczonych usług w stacji dializ. Od ich zachowania, postępowań i podejścia do pacjenta zależy efekt końcowy i ocena satysfakcji pacjenta. Im większa liczba zadowolonych pacjentów tym większy zysk firmy i lepsza opinia jednostki medycznej wśród pacjentów i konkurencji [Krodkiewska-Skoczylas 2009].
- Wysoki poziom satysfakcji ze świadczonych usług placówka medyczna osiąga przez słuchanie i spełnianie oczekiwań hemodializowanych pacjentów. Częstsze rozmowy sprzyjają wymianie uwag zarówno tych bardziej jak i mniej pozytywnych przez pacjentów.
- Wysokie oceny relacji między pacjentem a lekarzem i pielęgniarką świadczą o umiejętności kontaktu interpersonalnego [Miadziołko, 2009, s.28,29].
BIBLIOGRAFIA
- Bishop D.G., tłumaczenie Śliwa A.L., 2000 Psychologia zdrowia, wydawnictwo Astrum, Wrocław
- Daugirdas J.T., Partyka D. (red.) 2001, Podręcznik dializoterapii, wydawnictwo Czelej, Lublin
- Dykowska G., Możdżonek M., Opolski K., 2002 Zarządzanie przez jakość w usługach zdrowotnych. Teoria i praktyka, Wydawnictwo Cedewu, Warszawa
- Dykowska G., Możdżonek M., Opolski K., 2010 Zarządzanie przez jakość w usługach zdrowotnych.Teoria i praktyka, Wydawnictwo Cedewu, Warszawa
- Januszek H., Łańcucki J., Łuczak J., Matuszak-Flejszman A., Mruk H., 2006 Podstawy kompleksowego zarządzania jakością TQM, nr wyd. 3, Wydawnictwo Uniwersytetu Ekonomicznego w Poznaniu, Poznań
- Krodkiewska-Skoczylas E., 2009, ISO w praktyce, wydawnictwo Wiedza i Praktyka, Warszawa
- Łunarski J., 2007 Zarządzanie jakością, Wydawnictwo Naukowo-Techniczne, Warszawa
- Miadziołko P., 2009 ABC Jakości nr 3 i 4
- Miadziołko P.,2009 Jakość i finanse w opiece zdrowotnej
- Nowa encyklopedia powszechna PWN, 1998, t.6, Wydawnicwto Naukowe PWN, Warszawa
- PN-EN ISO 9001, 2000 System zarządzania jakością-Wymagania
Poczta pneumatyczna w szpitalu
Co zrobić by szpital był bardziej konkurencyjny również dla klientów wewnętrznych? Czy ułatwienie systemu dystrybucji leków, materiału biologicznego, dokumentów może w tym pomóc? Ciekawym na miarę XXI wieku jest poczta pneumatyczna łącząca poszczególne komórki organizacyjne, budynki, które mogą być oddalone od siebie lub jednostki organizacyjne takie jak laboratorium, aptekę szpitalną czy bank komórek macierzystych. Jest to rozwiązanie, które może być zastosowane zarówno przy projektowaniu budynku szpitalnego jak i w już funkcjonującym obiekcie.
W opisywanym przypadku innowacją będzie poczta pneumatyczna jako innowacyjne rozwiązanie techniczne do przesyłania materiałów małych rozmiarów i o małej wadze za pomocą specjalnych rur. Wdrożona innowacja pozwala na zwiększenie konkurencyjności szpitala wśród innych placówek na terenie Polski. Według źródeł, jako pierwszy w Polsce w 2003 roku to Szpital Bielański w Warszawie został wyposażony w system poczty pneumatycznej [bielanski.med 2011].
Wspomnianą pocztę pneumatyczną zastosowano w placówce publicznej , która składa się z sześciu budynków, w których występują m.in.
- oddział Intensywnej Terapii
- izba Przyjęć
- szpitalny Oddział Ratunkowy (SOR)
- oddział Położniczo-Ginekologiczny
- oddział Pediatryczny
- apteka Szpitalna
Szczupłe zarządzanie
Poczta pneumatyczna jest systemem służącym do przesyłania przedmiotów, wyników badań lekarskich, narzędzi chirurgicznych, leków, dokumentów, materiału biologicznego (próbek krwi i moczu), które spełniają wymogi przesyłu pocztą z punktu A do punktu B za pomocą systemu rurociągów. Ogółem system tworzy sieć punktów stacji nadawczo-odbiorczych poczty wykorzystując technologię RFID ( Radio Frecquency Identification).Jest to technologia zdalnego odczytywania danych identyfikacyjnych. Pozwala to na automatyczne wysyłanie oraz powrót pojemników transportujących do ustalonych punktów. Przedmioty do wysyłki umieszczane są w specjalnych kapsułach, które chronią przedmiot przesyłany przed zniszczeniem i warunkami zewnętrznymi środowiska. Są one pewnego rodzaju tłokiem, który przylega bezpośrednio do rurociągu i jest przesuwany powietrzem, które jest tłoczone do rury. Poczta pneumatyczna działa w obrębie kilku budynków pozwalając na swobodny i bardzo szybki system dostarczania potrzebnych narzędzi i materiałów.
W skład poczty pneumatycznej – działającej jednokierunkowo wchodzą:
- centrala sterująca
- stacje nadawczo-odbiorcze
- urządzenia napędowe
- rurociągi i okablowanie
- pojemniki przesyłowe
Instalacja systemu poczty pneumatycznej łączy 3 budynki. Instalacja poczty pneumatycznej dla środków medycznych dotyczy połączenia opisanych powyżej punktów nadawczo-odbiorczych. Wykonawca instalacji zaświadczył odpowiednimi wynikami badań laboratoryjnych o niezmienności struktury próbek medycznych w wyniku ich transportu, czyli zastosowanym systemie poczty pneumatycznej.
Centrala sterująca
System jest sterowany przez centralną jednostkę mikroprocesorową (jest to komputer przemysłowy) typu CSS. Kontroluje ona pracę wszystkich komponentów instalacji. Wyposażona jest ona w mikroprocesory, które współpracują z takimi samymi procesorami w kartach, które sterują zwrotnicą oraz stacjami nadawczo-odbiorczymi. Zawiera jedno wyjście szeregowe tak by była możliwość podłączenia zewnętrznej drukarki igłowej i drukowania w sposób ciągły wszelkich informacji zawierających dane systemu instalacji. Zainstalowane oprogramowanie pozwala na całodobową kontrolę nad pracą całego systemu, a także na realizację dodatkowych funkcji. Jest to możliwość wyłączenia stacji w razie konieczności tak, aby żadna przesyłka z danej stacji nie została wysłana ani też adresowana przesyłka nie została zaakceptowana. Centrala może wskazać miejsce potencjalnej awarii systemu oraz może uruchomić alarm w przypadku blokady przesyłki określając odcinek, na którym pojemnik został zablokowany. Jednostka sterująca przechowuje we wbudowanym module pamięci informacje o wykonanych przesyłkach (jest to 1000 pozycji). Centrala wykonuje proste czynności serwisowe. Jest to samoregulacja części mechanicznych.
Stacje nadawczo-odbiorcze
Stacje te służą do nadawania i odbierania przesyłek, automatycznego wyładunku przesyłanych próbek oraz powrotnego wysyłania pojemników. Do instalacji zostały wykorzystane stacje nadawczo-odbiorcze typu SATURN.
Są to urządzenia w pełni automatyczne. Posiadają elektrycznie zamykane i otwierane przeźroczyste drzwi mające zabezpieczenia przeciążeniowe. Wyposażone są w terminal sterujący, który informuje o stanie pracy konkretnej stacji i całego systemu. Stacje umożliwiają nadzorowany i kontrolowany dostęp użytkownika na podstawie odczytu danych z jego karty identyfikacyjnej. Takie rozwiązanie zabezpiecza przesyłkę przed dostępem nieupoważnionych do niej osób. Pojemnik jest magazynowany w stacji dopóki adresat nie potwierdzi swoich praw dostępu oraz po to, by można było zarejestrować rzeczywisty czas i miejsce dostarczenia przesyłki. W razie braku możliwości odbioru system automatycznie przesyła pojemnik do adresata.
Urządzenia napędowe
Głównym urządzeniem napędowym jest dmuchawa typu promieniowego SC-30 o mocy 1600 W. Pozwala to na bezproblemowy transport pojemników od stacji nadawczych do stacji odbiorczych. Jest ona zaopatrzona w tłumiki akustyczne ( skutecznie tłumi do 25 dB), a także amortyzatory antywibracyjne. Amortyzatory mają na celu tłumienie hałasu i drgań spowodowanych pracą dmuchawy.
Rurociągi i okablowanie
Rurociągi pozwalają na przesyłanie pojemników przesyłowych. Rurociągi i łuki mają określoną średnicę. Całość rurociągów wykonana jest z PVC w technologii, która gwarantuje gładkość oraz odporność na ścieranie wewnętrznych ich powierzchni. Połączenia wszelkich rozgałęzień rur są wykonywane za pomocą muf oraz klejone.
Zwrotnica
Rozgałęzienia rurociągów realizowane są za pomocą zwrotnic liniowych. Gdy pojemnik z próbką jest wysyłany z budynku szpitala A do budynku B do przesyłka musi zostać przekierowana w zwrotnicy na odpowiedni „adres”.
Okablowanie
Wykorzystywany jest specjalny kabel systemowy, który jest zamontowany na rurociągu od zewnątrz umożliwiając łatwe odszukanie w razie awarii systemu. Cała konstrukcja zabezpiecza system poczty pneumatycznej przed impulsami zewnętrznymi.
Pojemniki
Pojemniki transportowe są obustronnie, uchylnie otwierane by ułatwić operacje rozładowania. Wykonane są z wysokoudarowego tworzywa sztucznego. Składają się z przeźroczystego kadłuba, dzięki czemu można łatwo określić czy są puste czy też zawierają przesyłkę. Na każdym z końców wyposażone są w programowalne układy scalone tzw. chipy. Pojemniki mogą przesyłać materiał o wadze do 2,5 kg. Prędkość przesyłu wynosi od 7 do 15 m/s i jest dostosowana do transportu przesyłek medycznych. Ze względu na przesył próbek krwi i materiału biologicznego, prędkość nie może być zbyt duża ze względu na możliwość zniszczenia cennej próbki materiału. Posiadają prosty system samoczynnego domykania ruchomych elementów, który wyklucza samoistne otwarcie się pojemnika w rurociągu. Dodatkowo wewnątrz pojemników znajdują się specjalne wkładki, które służą do zabezpieczenia przesyłek z woreczkami transferowymi. Woreczki te mają na celu ochronę przesyłanego materiału przed przesuwaniem się podczas transportu. Są dostosowane do mycia i wielokrotnej dezynfekcji. Każdy pojemnik jest opisany nazwą komórki organizacyjnej, do którego przynależy.
Wszystkie urządzenia składające się na system poczty pneumatycznej posiadają certyfikat EMC. Jest to certyfikat kompatybilności elektromagnetycznej, który świadczy o ich odporności na działanie zewnętrznych pól elektrycznych powstałych na skutek pracy innych systemów łączy radiowych, przywoławczych, komórkowych, sieci energetycznych i komputerowych a przede wszystkim sprzętu medycznego, np. tomografów komputerowych. Urządzenia te nie są źródłem żadnych zakłóceń [air-mix 2008].
Usprawnienie procesu
Każdy system poczty pneumatycznej dostosowany jest do konkretnych oczekiwań klienta. Rozległość systemu przesyłowego zależna jest od zasięgu działania poczty ( czy jest to w obrębie jednego budynku, dwóch czy w obrębie kompleksu budynków), rodzaju przesyłanych przedmiotów (ich wagi, rozmiarów), sposobu komunikacji (rozróżnia się komunikację jedno- i dwukierunkową). Można ją zainstalować w budynkach na wielu kondygnacjach, mogą to być także połączenia między oddalonymi budynkami.
Poczta usprawnia wiele procesów operacyjnych, które mogą być zrealizowane mniejszym kosztem pracy pielęgniarek i lekarzy, mniejszymi zasobami finansowymi a przede wszystkim mniejszymi zasobami czasowymi. Pracownicy szpitala są już przyzwyczajeni do pracy z pocztą pneumatyczną, i oceniają ją jako bardzo przydatne narzędzie.
By w pełni zrealizować usługę medyczną, np.: pobranie próbki krwi od pacjenta do badań należy skontaktować się z Laboratorium. Pobraną próbkę krwi od pacjenta, który znajduje się na Oddziale Pediatrycznym, w budynku głównym szpitala na trzecim piętrze pielęgniarka musi zanieść do Laboratorium, które znajduje się w budynku Przychodni na czwartym piętrze. Pielęgniarka musi pokonać bardzo długą drogę do Laboratorium. Czas przebycia jej drogi wyniesie kilkanaście minut, jeżeli próbka krwi zostanie wysłana systemem poczty zajmie jej to parę sekund. Zaoszczędzony czas pielęgniarka może spędzić przy pacjencie-czyli tam gdzie być powinna w godzinach swojej pracy.
Przykłady zastosowania
- Pocztą możemy także wysyłać dokumenty, mogą to być wyniki badań laboratoryjnych, pisma zgody pacjenta na przetwarzanie jego danych osobowych bądź ważne komunikaty.
- Podczas przyjęć pacjenta w oddział, znajdujący się na 4 piętrze pielęgniarka może wysłać dokumentację kanałem poczty pneumatycznej, zamiast schodzić na parter.
- Podczas skomplikowanych zabiegów chirurgicznych lekarz może potrzebować dodatkowych narzędzi, które znajdują się na innym oddziale. W takim momencie ważne są minuty, zaś długi czas oczekiwania na przesyłkę działa na niekorzyść pacjenta.
- Poczta usprawnia przebieg operacji. Gdy w razie nagłego zdarzenia zabraknie na sali chorych leku, który w danym momencie uratuje życie pacjenta, pielęgniarka informując Aptekę może bardzo szybko otrzymać pożądany lek, a pacjent nie jest narażony na dodatkowe powikłania zdrowotne.
Dzięki innowacji, jaką jest poczta pneumatyczna szpital ma większą szansę na uczestnictwo w różnych programach afirmujących nowoczesne szpitale, które mogą zareklamować jednostkę medyczną, podnieść jej konkurencyjność i zachęcić potencjalnych pacjentów do korzystania z szybkiej i fachowej obsługi i świadczeń zdrowotnych.
Poczta jest udogodnieniem dla pracowników. Pielęgniarki i lekarze mają ciężką i absorbującą pracę. Każdego dnia zmagają się z trudnymi sytuacjami, zachowaniami pacjentów, którzy mają problemy z emocjami. Pracownik wykorzystuje w pełni swoje zasoby czasowe i siły starając się zrobić wszystko by pacjent czuł się najlepiej, wyzdrowiał i był usatysfakcjonowany z przebiegu leczenia i warunków w jakich spędzał czas w szpitalu. Dzięki temu personel zwiększa poziom jakości świadczonych usług medycznych.
System poczty pneumatycznej pozwala na pracę w lepszych warunkach, pracownik jest usatysfakcjonowany i ma siłę na wykonywanie swoich obowiązków. Nie jest narażony na czynniki zewnętrzne, które mogą zagrażać jego zdrowiu bądź życiu wykorzystując czas pracy na przemieszczanie się pomiędzy poszczególnymi oddziałami bądź budynkami w celu przesłania dokumentu lub materiałów biologicznych.
Parametry procesów
Przede wszystkim poczta pneumatyczna służy do przesyłania wszelkich próbek krwi, próbek moczu, wymazów od pacjentów do Laboratorium, które znajduje się w oddzielnym budynku Przychodni na trzecim piętrze.
Każdego dnia pielęgniarki wysyłają pocztą przesyłkę. Równie często co materiał biologiczny przesyłane są dokumenty w formie papierowej, wyniki badań, orzeczenia lekarskie, recepty. Rzadziej przesyłany jest sprzęt chirurgiczny, nici chirurgiczne lub inne przedmioty, narzędzia, które mogą się zmieścić w pojemniku transportowym. Poczta działa 24 godziny na dobę. Szacując, że średnio na oddziale przebywa 90% pacjentów i każdy musi mieć pobraną krew do badań, liczba próbek krwi przesyłanych do laboratorium jest duża. Jest to ilość, której personel medyczny nie byłby w stanie dostarczyć (wszystkich próbek) w tak krótkim czasie jak poczta.
Na podstawie przeprowadzonych badań można stwierdzić, że poczta pneumatyczna służy w szpitalu przede wszystkim do przesyłania próbek z materiałem biologicznym. Poczta zastępuję pracę personelu pielęgniarskiego, dzięki czemu pacjent ma możliwość intensywniejszego kontaktu z pielęgniarką lub pielęgniarzem. Często wysyłane są także dokumenty, są to skierowania na badania do laboratorium oraz wyniki badań.
Ocena efektywności wprowadzonej innowacji
Przebycie drogi wiązało się ze znacznym wysiłkiem fizycznym, który zależnie od wieku personelu pielęgniarskiego jest większy lub mniejszy, dlatego czasy są różne. Istnieją inne czynniki mające wpływ na czas przebycia drogi, które wydłużają ten czas. Tymi czynnikami są:
- Rozmowa pracowników
- Rozmowa pielęgniarki/pielęgniarza z przypadkowo spotkanym pacjentem, który chce się dowiedzieć pewnych informacji
- Awaria windy
- Wypadek po drodze ( spadek ze schodów, poślizgnięcie się)
- Pomoc przy nagłym wypadku
Uwzględniając powyższe czynniki, przeprowadzono badanie, które miało na celu pomiar czasu, w jakim została przebyta droga w celu dostarczenia przesyłki. Pod uwagę wzięto kilkadziesiąt punktów nadawczo-odbiorczych, zaś pomiar przebytej drogi powtarzano.
Poczta pneumatyczna jest systemem mechanicznym i w związku z tym występuje możliwość awarii i czasowych przestojów. Niekiedy dochodzi do sytuacji, w których niemożliwe jest korzystanie z poczty. Sytuacjami takimi są:
- gdy pracownik załaduje do pojemnika przesyłowego cięższy materiał niż jest to wskazane w specyfikacji technicznej
- gdy pracownik spróbuje wysłać więcej niż jeden pojemnik na raz
- gdy pojemnik przesyłowy nie będzie odpowiednio zamknięty lub będzie brakować jednej z trzech części pojemnika
- brak energii elektrycznej w szpitalu
- gdy zatrzymanie pracy nastąpi na skutek awarii systemu centrali sterującej
- gdy urządzenie napędowe przegrzeje się z powodu nadmiernej pracy
- gdy system rurociągów zostanie w jednym miejscu naruszony-uszkodzony.
Dzięki zaangażowaniu dodatkowych środków finansowych szpitala na zakup systemu, jednostka medyczna zaoszczędziła duże zasoby materialne, finansowe i czasowe, poprawiając przy tym własny wizerunek wśród bezpośrednich odbiorców usług czyli pacjentów.
Rezultat wdrożenia poczty pneumatycznej
Wynikiem wdrożenia poczty pneumatycznej, było trzykrotne skrócenie czasu potrzebnego na dostarczenie materiałów do wybranej komórki organizacyjnej.
Poczta pneumatyczna poprawiła efektywność prowadzonych procesów w szpitalu.
Zmniejszył się czas transportu próbek pomiędzy komórkami organizacyjnymi. Transport materiału jest sprawniejszy i nie angażuje czasu pracy zespołu pielęgniarskiego. Szpital nie ma już strat z tytułu pobitych próbek laboratoryjnych, zniszczonego sprzętu medycznego. Pracownicy wypełniają swoje obowiązki, nie pomijając żadnego. Zmniejszyła się liczba incydentów medycznych po wprowadzeniu poczty. Zwiększył się poziom satysfakcji pacjentów z pobytu w szpitalu. Poczta prowadzi do ujednolicenia metody transportu materiałów, a to czyni jakość jednolitą, utrzymującą się na pewnym poziomie, który jest zgodny z oczekiwaniami usługobiorców. W tym przypadku usługobiorcą jest zarówno pacjent jak i pracownik. Pracownik jest klientem wewnętrznym. Na podstawie opracowanych ankiet i wykresów, wyniki oceny satysfakcji pracowników z korzystania z poczty pneumatycznej w większości są pozytywne. Poczta usprawniła ich pracę, są oni usatysfakcjonowani, jest to 68% pracowników. System poczty jest usprawnieniem w procesie leczenia pacjenta. Zastosowany lean management pozwala na redukcję czasu przesyłu próbek od klienta, szybszą interwencję lekarza, po odebraniu wyników materiałów pobranych do badania. Innowacja pozwala także na zminimalizowanie oczekiwania pacjenta na wyniki badań laboratoryjnych. Efektywność transportu materiału została poprawiona, a liczba incydentów i drobnych wypadków w pracy zmniejszyła się. Dodatkowym atutem poczty jest w razie awarii szybkie odnalezienie punktu, na którym ona nastąpiła, zaś podczas procesu transportu metodą tradycyjną, trudno określić, kto zawinił, popełnił błąd i na jakim etapie procesu to nastąpiło, przez co materiał został dostarczony na inny Oddział, bądź dostarczono, co innego niż oczekiwano. Każdy przyswoił w większości niezbędną wiedzę potrzebną do obsługi poczty i większość pracowników jest zadowolona i przyzwyczajona do tej innowacji [Graban 2011].
Metody zarządzania ryzykiem
Każda placówka medyczna stawia czoła wysokim kosztom stałym jak i zmiennym. W obliczu ryzyka zmniejszenia środków przeznaczonych na realizację świadczeń zdrowotnych, warto zastosować podejście lean healthcare i eliminować wszelkie źródła marnotrawstwa, które generują wysokie koszty. Poniżej wymieniono przykłady narzędzi do minimalizacji marnotrawstw występujących w procesach:
-
KAIZEN
Metoda ciągłego doskonalenia, polegająca na poszukiwaniu i wdrażaniu drobnych, małych usprawnień, które są uznawane za skuteczniejsze i tańsze aniżeli sporadyczne, duże reorganizacje przedsiębiorstwa. Podstawą jest formularz kaizen, do którego dostęp ma każdy pracownik przedsiębiorstwa-zarówno pracownik biurowy jak i operacyjny. Formularz jest podstawą wykazania nowego pomysłu usprawniającego proces, stanowisko pracy, taśmę produkcyjną. Metoda pozwala zaangażować wszystkich pracowników w usprawnianie zarządzania w przedsiębiorstwie. Kaizen pozwala kształtować pracownika tak by poszukiwał sposobów na lepsze wykonanie swojej pracy.
Ważne by pracownik wprowadzał zmiany, nie bał się proponować usprawnień przełożonym będąc skupionym na procesie [Robaszkiewicz 2006].
-
Empowerment
Czyli przydawanie władzy, zwiększanie uprawnień pracowników. Jest to jedna z koncepcji zarządzania zasobami ludzkimi. Polega ona na zachęcaniu pracowników do podejmowania decyzji, angażowania się w pracę, brania odpowiedzialności za swoje działania. Empowerment pozwala pracownikom na angażowanie się w proces, proponowanie własnych usprawnień i pomysłów. Efektem tej koncepcji jest zwiększenie poczucia przynależności do firmy, poprawa relacji w zespole, poczucie odpowiedzialności, wzrost świadomości kosztów procesu. Narzędziem może być formularz KAIZEN [mfiles 2013].
-
5S
metoda reorganizacji stanowiska pracy w celu zwiększenia efektywności pracy, usystematyzowania, uporządkowania stanowiska pracy. Jest to wizualny system zarządzania.
-
JIT
just in time (z ang.) dokładnie na czas-to metoda, w której wymagane komponenty i surowce jak materiały jednorazowe i leki (np. unit dose system, który pozwala na dystrybucję w szpitalu leków zgodnie z aktualnym zapotrzebowaniem pacjenta. Celem jest zaopatrywanie pacjenta w pojedynczą dawkę leku, zamiast w całe opakowanie, które nie będzie wykorzystane.) są dostarczane w danym procesie produkcyjnym dokładnie na czas. Metoda pozwala na eliminację lub minimalizację magazynowania komponentów, a co najważniejsze na minimalizację czasu dostarczania. Za twórcę uznaje się Taiichi Ohno.
-
JIS
just in sequence (z ang.) dostawy w sekwencji, to nowoczesny system sekwencyjny, ma na celu optymalizację i automatyzację kluczowych procesów, tak by części wykorzystywane podczas procesu leczenia były dostarczane do miejsca realizacji usług medycznych zgodnie z kolejnością wcześniej określoną [psi 2013].
-
mapowanie strumienia wartości
VSM – value stream mapping (z ang.) to metoda polegająca na zaznajomieniu się z całym procesem produkcyjnym i usługowym, który polega na rozrysowaniu mapy procesów, a następnie jej ulepszeniu. Jest to całościowy proces projektowy, począwszy od projektu, powstania pomysłu do jego wdrożenia. [Rother i Shook, 1998]. Metoda pozwala na zrozumienie przepływu materiałów i informacji, pozwala znaleźć mudę i jej źródła. Jest to jedyne rozpowszechnione narzędzie ukazujące zależności pomiędzy przepływem materiałów a informacji. W metodzie używany jest standardowy język graficzny, zrozumiały dla każdego kto się zajmuje VSM. Dzięki VSM można skoncentrować się na przepływie i stworzyć wizję stanu idealnego, pożądanego tzw. mapę stanu przyszłego- future state map. Rozpoczynając VSM należy opracować mapę stanu obecnego zbierając informacje bezpośrednio z miejsca produkcji lub wytwarzania usługi. Kolejnym krokiem jest analiza mapy i opracowanie mapy stanu przyszłego. Ważne by we wszelkich działaniach usprawniających proces pamiętać i uwzględniać wymagania klienta. Wartości charakteryzujące szczupły proces wytwarzania to:
-
C/T
Cycle time (z ang.) czas cyklu-określa co ile sekund powstaje nowa usługa. Im krótszy czas cyklu tym mniej czasu upływa pomiędzy zapłatą za surowiec, a zapłatą za produkt gotowy.
-
T/T
Tact time (z ang.) czas taktu-określa czas w jakim powinna być wytworzona jedna sztuka produktu lub realizacja pojedynczej usługi by zaspokoić popyt. Pozwala synchronizować szybkość realizacji usługi z szybkością sprzedaży. Liczony jako stosunek czasu pracy dla jednej zmiany (podany w sekundach) do ilości zamówionych produktów na danej zmianie, jest to czas teoretyczny, który wymaga krótkich przestojów i przezbrojeń.
-
L/T
Lead time (z ang.) czas przejścia – to czas potrzebny na przejście pacjenta przez proces od początku do końca.
-
VAT
Value added time (z ang.) czas dodawania wartości-to czas, w którym wykonywane są czynności zwiększające wartość procesu leczenia pacjenta, za które klient jest skłonny zapłacić [Rother i Shook 1998]
-
SMED
Single minute exchange of die (z ang.) to wymiana narzędzia w ciągu jednocyfrowej liczby minut. Metoda pozwala na szybkie przezbrojenie/ przygotowanie sali do kolejnego zabiegu, uwzględniając czasy wymagane przez przepisy. To ważny czas, ponieważ im jest krótszy tym powstają mniejsze straty związane z przestojem, oczekiwaniem pacjenta na realizację usługi.
-
TPM
Total productive maintenance (z ang.) całościowe zarządzanie utrzymaniem ruchu, to technika pozwalająca na zwiększenie zaangażowania pracowników i obsługi konserwacyjnej maszyn. Ma to na celu zmniejszenie wypadków przy pracy, braków oraz przestojów. Cele TPM to:
– serwisowanie urządzeń medycznych i sprzętuz określoną częstotliwością
– zwiększenie wydajności maszyn
– zaangażowanie wszystkich pracowników oraz poszerzenie ich zakresu odpowiedzialności -
TOC
Teoria ograniczeń to metoda ukierunkowana na ciągły rozwój, mająca na celu maksymalizację aktualnych i przyszłych zysków firmy koncentrując się na procesach, które zmniejszają moce przerobowe organizacji. Na metodę TOC składają się trzy czynności: drum-werbel-czynność mająca na celu odnalezienie ograniczenia, proces który trwa najdłużej, buffer-bufor-to określenie wielkości zapasów i osób znajdujących się przed „wąskim gardłem”, jak narzędzia do sterylizacji lub kolejka pacjentów do gabinetu lekarskiego, rope-lina-to dostarczanie takiej wielkości materiałów lub taka ilość pacjentów, jaka jest niezbędna do nieprzerwanej pracy „wąskiego gardła” [Kabut 2011].
-
One piece flow
Zasada przepływu jednej sztuki, polega na tym, że w miejscu realizacji świadczeń zdrowotnych znajduje się jeden pacjent, dla którego świadczona jest usługa w danym momencie. Każdy pracownik jest jednocześnie kontrolerem jakości produktu. System one piece flow pozwala na redukcję zapasów materiałowych, skrócenie czasu wykonywania czynności, eliminację zbędnych czynności, skrócenie czasu przepływu produktu lub materiału co pozwala na otrzymanie szybszej zapłaty za produkt od klienta. Zasadę przepływu jednej sztuki można wdrożyć na jednym stanowisku pracy, bądź w skali makro można ją wdrożyć w całym szpitalu. Zasada ta uwzględnia również ergonomię pracy na stanowisku i jakość wykonania [progresja 2013]. Odnosząc się do procesu klinicznego zasada będzie odzwierciedlać przejście jednego pacjenta przez cały proces leczenia, skupiając się na realizacji czynności, które przybliżą pacjenta do wyjścia ze szpitala.
-
Jidoka
Podstawowy filar systemu produkcyjnego Toyoty, pozwalający utrzymać płynność procesu usługowego. Pozwala na szybkie zatrzymanie linii produkcyjnej w razie wykrycia błędu lub zatrzymanie świadczenia usługi medycznej. Odnoszą się do ISO 9001:2015 ważne jest nie tylko zaplanowanie świadczenia medycznego lecz też, w razie wystąpienia błędu, określenie osoby odpowiedzialnej za jej ponowne zwolnienie do realizacji. Może to być lekarz kierujący jednostką, który dokona wpisu w raporcie lekarskim dotyczącego takiego zdarzenia. Po wykryciu anomalii, następuje zatrzymanie linii, ustalenie źródła błędu i/lub jego naprawienie. System nazywany również automatyzacją, ponieważ pozwala na automatyczne wykrycie defektu przez sprzęt medyczny. Celem jest bezpieczny przebieg usługi, utrzymanie wysokiego poziomu jakości procesu, zwiększenie jego efektywności. System wykorzystuje narzędzie Andon [Superfabryka 2013].
-
Andon
Za tym pojęciem kryje się wizualny sposób komunikacji, używający sygnałów świetlnych dźwiękowych
Wizualizacja
- Narzędzie lean management, wspomagające proces usługowy. Metody tradycyjne takie jak raporty, analizy nie są wystarczająco czytelne i efektywne w pracy dlatego zaczęto korzystać z prostej ale za to bardzo czytelnej, wizualnej metody pozwalającej na natychmiastową interpretację wyników i podejmowanie decyzji. Wizualizacja to metoda graficzna do tworzenia, interpretacji i przekazywania informacji. Jest wykorzystywana w wielu dziedzinach życia, także w medycynie, dydaktyce, sztuce oraz logistyce i produkcji. Celem visual management jest szybkie i skuteczne podejmowanie decyzji wobec stosowania najlepszych praktyk produkcyjnych, zwiększenie bezpieczeństwa, jakości oraz szeroka interpretacja wyników, która nie jest możliwa tylko na podstawie samych wyliczeń, analiz matematycznych czy badań ankietowych. Przykłady odnoszące się do aspektów produkcji:
magazyn – oznakowane miejsca składowania leków i sprzętów jednorazowych
produkcja- personel noszący ubrania o określonych kolorach w zależności od pracy na poszczególnych stanowiskach, lekarz-biały fartuch, pielęgniarka- niebieski uniform
wewnętrzna logistyka-oznakowane miejsca na odpady zakaźne, materiały jednorazowe, -
Hoshin kanri
Jest to metoda wprowadzania propozycji usprawnień przez przyjęcie celów dla każdego poziomu organizacji przy współpracy z pracownikami wszystkich szczebli. Uważana jest za kręgosłup Kaizen. Najwyższe kierownictwo ustala politykę celów i działania. Polityka ta jest analizowana i ustalana z kierownikami niższego szczebla-tzw. departamentów, zaś te cele i działania są uzgadniane z kierownikami jednostek i pracownikami operacyjnymi. Metoda wymaga zaangażowania wszystkich pracowników.
-
Genchi genbutsu
Kolejna filozofia lean polegająca na osobistym sprawdzeniu miejsca, w którym doszło do błędu, defektu, źródła problemu tzw. gemba. Opiera się na samodzielnej obserwacji miejsca i jego analizie przez kierownika oddziału lub menadżera oraz na bezpośredniej rozmowie kierownictwa z personelem medycznym [mfiles 2013].
-
PDCA
Zasada doskonalenia w oparciu o cztery procesy: plan, do, check, act. Planowanie polega na ustaleniu celów, które są niezbędne do prawidłowej realizacji produktu/usługi. Wykonanie dotyczy wdrożenia proponowanego rozwiązania. Trzeci krok polega na sprawdzeniu skuteczności proponowanego rozwiązania. Czasami mogą wystąpić niezgodności, które należy usunąć, zastosować działania korygujące i dalej monitorować proces. Kolejnym etapem jest działanie- jeśli proponowane rozwiązanie sprawdziło się, należy je wdrożyć, jeśli nie, skorygować [quality-management 2013]. PDCA stosował guru jakości Edward Deming.
-
Chaku chaku
Z języka japońskiego oznacza ładuj-ładuj – metoda polegająca na ciągłości przepływu materiałów jak i pacjenta w procesie klinicznym i realizacji usług medycznych w obrębie jednego gabinetu, oddziału lub jednostki. Czynności z kilku stanowisk usługowych jak gabinet lekarski, gabinet do wykonania USG, gabinet pobrań krwi, gabinet edukacyjny mogą być łączone w jedną komórkę, zachowując przy tym zasadę ekonomiki ruchów elementarnych oraz zasadę ergonomicznego kształtowania stanowisk. Metodę tą wprowadza się po wdrożeniu 5S. Korzyści wdrożenia chaku chaku to przede wszystkim eliminacja zbędnych ruchów, zmniejszenie powierzchni stanowiska pracy, skrócenie czasu przepływu materiału, skrócenie czasu oczekiwania pracowników [staworzynski 2013].
Szczupły system posiada kilka definicji. Definicja dwa filary mówi o tym, że szczupły system polega na całkowitej eliminacji marnotrawstwa i okazywaniu szacunku ludziom. Według Womacka i Jonesa istnieje pięć zasad szczupłego myślenia: „po pierwsze to określenie wartości z punktu widzenia klienta, po drugie zidentyfikowanie wszystkich etapów w strumieniu wartości, eliminując wszystkie etapy, które nie służą dodawaniu wartości, po trzecie ułożenie etapów służących dodawaniu wartości w ściśle określonej kolejności, zapewniającej nie zakłócony przepływ pracy, po czwarte to wyciąganie wartości przez klienta, oraz po piąte to dążenie do perfekcji metodą ciągłego doskonalenia” [Graban 2011].
Podsumowując, eliminacja mudy umożliwia poprawę poziomu jakości i zmniejszanie opóźnień, a w konsekwencji wiedzie do szybszej spłaty należności za wytworzone produkty i usługi. Lean hospitals i lean management to systemy szczupłego zarządzania oparte na wiedzy i doświadczeniach lean manufacturing wykorzystywanych w branży produkcyjnej.
Źródła
- Robaszkiewicz M., 2006, Kaizen jako dobry sposób zarządzania organizacją, Gnieźnieńska Agencja Rozwoju Gospodarczego sp. z o.o., http://ksu.parp.gov.pl/res/pl/pk/pakiety_informacyjne/05f/05f_21_kaizen.rtf.
- Empowerment, 2013, http://mfiles.pl/pl/index.php/Empowerment,
- Kabut M., 2011, Teoria ograniczeń, koncepcja i praktyczne przykłady, praca licencjacka , Uniwersytet Warszawski, Wydział Zarządzania, Warszawa, http://vento.net.pl/images/!!TOC/TOC-30-Praca%20licencjacka%20TOC.pdf,
- One piece flow, 2013, http://progresja.com.pl/baza-wiedzy/definicje/one-piece-flow-przeplyw-jednego-detalu/202,
- Jidoka, 2013, http://www.superfabryka.pl/jidoka,
- Genchi Genbutsu, 2013, http://mfiles.pl/pl/index.php/Genchi_Genbutsu,
- PDCA 14 zasad filozofii Deminga, 2013, http://quality-management.pl/pdca/70-14-zasad-filozofii-deminga.html,
- Chaku chaku, 2013 http://www.staworzynski.com/?chaku-chaku,119,
- Graban M., 2011, Lean hospitals doskonalenie szpitali, poprawa jakości, bezpieczeństwo pacjentów i satysfakcja personelu, ProdPublishing, Wrocław
Lean healthcare na świecie
Zauważono, że szczupły system to nie tylko system produkcyjny lecz system odnoszący się do innych działów firmy, także tych zarządczych. W XXI wieku wiele rozwiązań lean management wykorzystuje się w szpitalach, w prowadzeniu działalności związanej z ochroną zdrowia przystosowując metodę do specyfiki usług zdrowotnych – wyłonił się lean hospitals, doskonalony szczególnie w Anglii i Stanach Zjednoczonych.
W Polsce nadal jest to pole nieodkrytych możliwości. Polskie szpitale korzystają z innowacji technicznych związanych bezpośrednio ze sprzętem medycznym, brak natomiast innowacji związanych z systemem organizacji i zarządzania. Jest to duża szansa dla większości szpitali publicznych, które posiadają zobowiązania kredytowe, niedomiar pracowników i materiałów do sprawnego funkcjonowania.
„Szczupły system to zestaw narzędzi, zarządzania oraz filozofia, które mogą zmienić sposób organizacji i zarządzania szpitalami. Szczupły system to metoda, która pozwala szpitalom poprawiać jakość opieki nad pacjentami przez zmniejszenie liczby błędów i skracanie czasów oczekiwania. Lean healthcare to koncepcja, która może wspierać lekarzy i innych pracowników, eliminując utrudnienia i umożliwiając im skupienie się na tych działaniach, które służą leczeniu i opiece. System ten służy wzmacnianiu organizacji szpitala na długi czas – przez redukcję kosztów oraz ryzyka i jednoczesne zwiększanie możliwości rozwoju i wzrostu. Lean hospitals pozwala przełamać bariery pomiędzy odseparowanymi oddziałami szpitali, pozwalając im na lepszą współpracę z korzyścią dla pacjentów”
[Graban 2011]
Celem lean hospitals nie jest jednorazowe rozwiązanie jednego problemu, lecz zmaganie się z wieloma. Koszty ochrony zdrowia zwiększają się szybciej niż inflacja, dlatego wysokość wydatków przewyższa wysokość dostępnych zasobów. Ze względu na rosnące koszty utrzymania jednostek medycznych i ich pracowników poszukiwane są wszelkie formy poprawy „gospodarności”, kiedy płatnik również ma mniej środków ( w Polsce jest to NFZ Narodowy Fundusz Zdrowia) ogranicza kwoty refundacji, redukując własne wydatki i przysparzając kłopotów świadczeniodawcom. Realne koszty świadczeń w większości przypadków przewyższają ich refundację co naraża jednostki medyczne na straty liczone w milionach złotych, a kierownicy jednostek medycznych są zmuszeni wdrażać skuteczne metody racjonalizacji kosztów – lean hospitals może ich w tym skutecznie wspomóc.
Według The Institute of Medicine, każdego roku w placówkach medycznych w USA występuje 400 000 urazów, które są spowodowane niewłaściwie podanym lekiem [NHS 2012]. W szpitalach możliwa jest eliminacja procesów, które nie wpływają na efektywność opieki nad pacjentami. Czasami jest to zmiana procedur, nawyków, a czasami wysłanie pacjenta na inny rodzaj leczenia, np.: tańszą i mniej bolesną terapią. Placówki medyczne starałyby się bardziej gdyby rezultaty leczenia miały wpływ na poziom i jakość kontraktów z płatnikiem.
Przykłady oszczędności w szpitalach
Poniżej przestawiono przykłady szpitali na świecie, które zaoszczędziły czas i środki finansowe czerpiąc z metod lean hospitals:
- Szpital Avera McKennan w Dakocie Południowej skrócił o 29% okres pobytu pacjentów w szpitalu, dzięki czemu uniknięto inwestycji w wysokości 1,25 mln USD w nowy budynek oddziału ratunkowego.
- W szpitalu Allegheny Hospital w Pensylwanii zmniejszono o 95% śmiertelność pacjentów z powodu zakażenia krwi związanego z wkłuciem centralnym.
- Szpital ThedaCare w Wisconsin wprowadził usprawnienia, których efektem było skrócenie czasu oczekiwania pacjentów na zabiegi ortopedyczne z 14 tygodni do 31 godzin (od pierwszej wizyty do zabiegu).
Utrzymanie dobrej jakości świadczonych usług zmniejsza znacznie koszty. Jeden z dyrektorów finansowych szpitala w USA Bill Douglas podsumował działania lean hospials następująco: „jeśli Twoje działania koncentrują się na jakości i zwiększeniu bezpieczeństwa pacjentów, to nie możesz stracić” [Graban, 2011]. Każda placówka medyczna posiada możliwości obniżenia kosztów swoich działań, niekoniecznie kosztem zwolnień pracowników czy zakupami nowych maszyn, są inne rozwiązania, lecz brak dostatecznej świadomości kierownictw placówek medycznych w tym kierunku i brak chęci powoduje, że jednostka zmaga się z problemami trudnymi do rozwiązania. Lean hospitals może stanowić podstawową strategię dla całej placówki medycznej formując codzienne działania, jest to zarówno praca nad samym sobą jak i ciągła obserwacja czynności, które są wykonywane przez pracowników.
Lean hospitals to dobrze rozwinięty system w szpitalach w Anglii. Opierając się na publikacjach NHS-Institute for Innovation and Improvement poniżej zostaną omówione dokonania przy wykorzystaniu lean management.
Poole Hospital NHS Trust
w Wielkiej Brytanii w 2009 wprowadził wiele zmian w organizacji pracy. By dokumenty nie mieszały się zainstalowano oddzielne szafki w różnych kolorach zawierające dokumenty dla lekarzy-kolor niebieski i dla pielęgniarek-kolor czerwony. Skrócono średnio o 100 min czas wydawania leków pacjentom każdego ranka przez dwie pielęgniarki; było to możliwe dzięki podziałowi obowiązków dwóch pielęgniarek. Jedna pielęgniarka wydawała leki, zaś druga w tym czasie zajmowała się dokumentacją medyczną pacjenta. Ułatwiono również identyfikację pacjentów przez numerację łóżek od 1 do 30 oraz ich lokalizację, poprzez umieszczenie na tablicy pacjentów dodatkowej informacji, gdzie aktualnie znajduje się pacjent (np. gabinet x-ray). By zaoszczędzić miejsce na oddziałach zaktualizowano stan pościeli i zwrócono 153 niepotrzebnych poduszek do pralni [NHS Case study 1].
Birmingham Children’s Hospital NHS Foundation Trust
W szpitalu dziecięcym poprawiono proces informowania pacjenta poprzez wydanie książeczki informującej o pobycie na oddziale i najczęściej zadawanych pytaniach dzięki wywiadom z młodymi pacjentami. Spowodowało to polepszenie samopoczucia rodzin dzieci znajdujących się na oddziale oraz redukcję czasu przeznaczonego na wyjaśnienia wątpliwości przez lekarzy. W procesie wydawania leków występowało wiele błędów, dlatego zdecydowano się na wizualne oznakowanie wózków z lekami dla pacjentów na czerwono. Spowodowało to, że pielęgniarkom rozdającym leki nikt nie przeszkadzał, chyba że było to pilne wezwanie. Dzięki temu zmniejszyła się liczba pomyłek rozdawanych leków, zwiększyło się bezpieczeństwo pacjentów oraz zwiększyło się ich zaufanie ze względu na możliwość rozmowy bez przeszkadzania [ NHS Case study 2].
Leicestershire Partnership NHS Trust
Poprawiono stan wizualny jednostki, umieszczono malunki na ścianach, dzięki temu wnętrza stały się bardziej przytulne i ciepłe. Skrócono również czas oczekiwania na operację o 120 min [NHS Case study 3].
Lean healthcare w USA
Przykłady podobnych usprawnień zrealizowane w szpitalach w USA:
Wisconsin’s Monroe Clinic w USA
W tym szpitalu zaoszczędzono dużo czasu skupiając się na procesach ważnych i znaczących. Usprawniono system płatności za prywatne usługi medyczne, dzięki czemu szpital otrzymuję zapłatę już po 6,5 h a nie po 12h. Rozwiązanie pozwoliło na dysponowanie większą gotówką, zwiększone możliwości rozwoju usług i zakupu sprzętu. Przyjęcie pacjenta na oddział ratunkowy zajmuje teraz 10 minut, a wcześniej bez zastosowania VSM zabierało to aż 3 godziny. Również skrócono proces przyjęcia i wypisu pacjenta ze szpitala z 125 minut do 70 minut poprzez zmniejszenie ilości wypełnianych dokumentów; zwiększyła się satysfakcja pacjentów oraz pracowników. Jest to wygodne rozwiązanie zarówno dla pacjenta, jest on mniej obciążony staniem w kolejkach, czekaniem, chodzeniem od gabinetu do biura, zaś w szpitalu nie ma kolejek i zbędnego tłoku.
[HPP Case study 1].
Udoskonalenia w Florida Hospital
Na Florydzie głównym narzędziem było mapowanie strumienia wartości, które udoskonaliło procesy, powodując wzrost poziomu satysfakcji pacjentów z opieki pielęgniarskiej o 86% w porównaniu z rokiem poprzednim, wzrost poziomu satysfakcji personelu medycznego z wykonywanej pracy, redukcja czasu na codzienne czynności (rocznie to oszczędność 7000h na 1 pacjenta) oraz redukcja wezwań pielęgniarek przez pacjentów w nocy o 1700h rocznie [HPP Case study 2].
Oklahoma City Hospital
Skoncentrowano się tutaj na komunikacji pomiędzy rodziną pacjenta a personelem medycznym. Stosując tablice i rozwiązania informatyczne śledzące pobyt pacjenta w szpitalu zmniejszono ilość zapytań o miejsce przebywania pacjenta z 75 do zera na dzień. Zmniejszono również liczbę infekcji centralnego wkłucia poprzez implementację standaryzowanych procedur, VSM, zakup lepszych zestawów do wkłuć oraz lepszą komunikację wśród pielęgniarek [ HPP Case study 3].
Middle Tennesse Hospital
W tej jednostce ulepszono drogi poruszania się pielęgniarek wykorzystując diagram spaghetti. Stwierdzono, że pielęgniarka przeznacza 81 minut na wydanie leków 3 pacjentom. W tym czasie tylko 26 minut spędziła bezpośrednio z pacjentem. Wartość dodana wynosiła jedynie 31%, reszta to chodzenie, logowanie się do systemu, szukanie leków. Zmniejszono również czas wydawania leków przez pielęgniarki z 45 min do 4 min przypadające na 1 pielęgniarkę na zmianie, dzięki czemu możliwe było zwiększenie czasu spędzonego z pacjentem przez pielęgniarki [ HPP Case study 4].
Analiza placówek medycznych w Polsce
Analizując placówki medyczne warto zauważyć potrzeby polskich pacjentów i na tej podstawie wprowadzić usprawnienia:
- usprawnić organizację izby przyjęć skracając czas czynności formalnych,
- polepszyć komunikację z pacjentami, systematycznie rozprowadzać ulotki o Prawach Pacjenta,
- poprawić warunki sanitarno-higieniczne lepiej przystosowując łazienki do chorych,
- dokładniej informować pacjentów przed zabiegami operacyjnymi.
Wykorzystując filozofię lean hospitals należy dobrze rozumieć strumień wartości, to on jest źródłem wielu informacji, nowych pomysłów i zmian na lepsze. Według Womacka i Jonesa jest to zbiór wszystkich działań wymaganych do wytworzenia określonego produktu (…) w procesie złożonym z trzech, krytycznych z punktu widzenia zarządzania zadań, pojawiających się przy prowadzeniu każdej działalności: projektowania produktu, (…) zarządzania przepływem informacji, (…) i w końcu fizycznej realizacji produkcji. [Graban 2011]. Odnosząc się do działań medycznych, projektowaniem produktu będzie postawienie diagnozy pacjenta oraz plan leczenia, przepływem informacji będzie wydanie poleceń pielęgniarkom i przekazanie informacji o stanie zdrowia, historii choroby pacjenta i wskazówkach do dalszej opieki, zaś realizacją produktu będzie poddanie pacjenta leczeniu.
Mimo, że o lean hospitals i usprawnieniach w Toyocie mówi się od wielu lat, ochrona zdrowia nadal boryka się z pozyskaniem modelowego wdrożenia i stosowania oraz doskonalenia procesów lean hospitals porównywalnego z fabrykami Toyoty. Każdy szpital, który przekonał się do szczupłego myślenia, zmienił filozofię pracy, ma swoje osiągnięcia w tej dziedzinie, znalazł mudę i wprowadził usprawnienia. Placówka medyczna jest jak organizm ludzki, który żyje własnym życiem, nie ma 100% powielanych schematów, lecz dostosowane do profilu szpitala działania. Dlatego organizacje funkcjonujące w branży medycznej uczą się wzajemnie od siebie, biorą z siebie przykład ale trudno wdrożyć jednolite i powielane mechanizmy. Branża medyczna jako sektor gospodarki pochłaniający coraz większe środki finansowe powinien skuteczniej wdrażać rozwiązania usprawniające, a lean management jest narzędziem, które może przynieść spore zyski i podnieść konkurencyjność placówki [Graban 2011].
Źródła
- Graban M., 2011, Lean hospitals doskonalenie szpitali, poprawa jakości, bezpieczeństwo pacjentów i satysfakcja personelu, ProdPublishing, Wrocław
- NHS Institute for Innovation and Improvement, 2012, Productive care case studies, staff improvements and leadership, South West, Poole Hospital http://webcache.googleusercontent.com/search?q=cache:PlA1mHDzkWkJ:system.improvement.nhs.uk/ImprovementSystem/ViewDocument.aspx%3Fpath%3DStroke%252FNational%252Fwebsite%252FGoing_up_a_gear%252FPost_Hospital%255B1%255D.pdf+&cd=3&hl=pl&ct=clnk&gl=pl,
- Putting patient first ,The productive series, 2012, NHS Institute for Innovation and Improvement, Case study 2, http://www.institute.nhs.uk/images/documents/Productives/Putting%20patients%20first%20-%20The%20Productive%20Series%20FINAL.pdf
- Putting patient first ,The productive series, 2012, NHS Institute for Innovation and Improvement, Case study 3,
- Streamlining Remittances to Improve One Hospital’s Cash Position, 2012, Healthcare Performance Partner, Case study 1, Xhttp://www.leanhealthcareexchange.com/wp-content/uploads/2011/03/HPP_CaseStudy_Remittance.pdf,
- Improving Satisfaction and Reducing Waste through Visual Management, 2012, Healthcare Performance Partner, Case study 2, http://www.leanhealthcareexchange.com/wp-content/uploads/2011/03/HPP_CaseStudy_Nursing_Satisfaction.pdf
- OR Tracking Event Answers Question : “Where’s my patient?”, 2012, Healthcare Performance Partner, Case study 3, http://www.leanhealthcareexchange.com/wp-content/uploads/2011/03/HPP_CaseStudy_OR_PatientTracking.pdf,
- Hospital Streamlines Medication Delivery, 2012, Healthcare Performance, Case study 4, Partner,http://www.leanhealthcareexchange.com/wpcontent/uploads/2011/03/HPP_CaseStudy_Pharm_Delivery.pdf
